草莓舌
」 MIS-C 發燒 川崎氏症 羅一鈞 草莓舌
小孩連續發燒5天快就醫!兒科醫最害怕1疾病 嚴重恐「燒壞心臟」致命
大陸冷氣團接連報到,氣溫不斷下降,流感高峰即將來臨,尤其耶誕活動之後接著跨年,人擠人狀況增加,呼吸道相關疾病的疫情恐怕連帶攀升。兒科醫師提醒,如果孩子連續發燒5天,就算精神再好也應該就醫檢查,因為有可能是「川崎氏症」引起,若沒有及時治療,嚴重可能會「燒壞心臟」,導致心臟血管系統受損。兒科醫師傑登在臉書發文,川崎氏症是兒科醫師最害怕的疾病之一,是一種嬰幼兒及幼兒的發炎性疾病,特別容易侵犯心臟冠狀動脈,引起血管瘤,可能導致生命危險,「直接攻擊心臟導致心肌炎或心律不整,或是讓心臟的冠狀動脈發炎形成動脈瘤,增加將來形成血栓心肌梗塞的風險。」醫師說明,川崎氏症多發於5歲以下,平均年齡為1~2歲,男女比約1.6:1,台灣每年約有1000個小朋友罹患,位居世界第三高。雖然目前對川崎氏症的發病原因仍不明確,但傾向認為與免疫系統異常有關,且不具有傳染性,「有些心肌梗塞的青壯年,被高度懷疑在幼年時有得過川崎氏症,但沒接受適當治療才導致動脈瘤形成血栓」。川崎氏症症狀如下:1.高燒:病患持續發高燒約39~40度,且超過5天,這是川崎氏症最常見的初期症狀之一。2.結膜炎:雙眼結膜充血,但不伴隨分泌物,呈現典型的紅眼症狀。3.口腔黏膜變化:嘴脣可能出現乾裂,口腔內觀察到泛紅、草莓舌的現象,咽部也可能出現發紅。4.淋巴腺腫大:頸部淋巴腺腫大超過1.5公分,但不化膿,可能在單側或雙側出現。5.皮膚紅疹:可能呈現紅斑、丘疹、大片的潮紅,或類似蕁麻疹的鼓起,但不伴隨水泡。6.四肢腫脹脫皮:急性期內,手掌可能泛紅、腫脹;恢復期則可能有指端脫皮症狀。7.卡介苗疤痕泛紅:這是台灣兒童特有的表徵,曾接種卡介苗的疤痕部位可能會突然泛紅,這也是一個額外的特徵。醫師提到,若小孩發高燒超過5天,伴隨上述其他症狀中的4項,就可能是川崎氏症的警訊,「急性期可能會造成心肌炎、心律不整或心臟衰竭,而約20-25%的患者可能引起冠狀動脈瘤,需長期追蹤,因為巨大冠狀動脈瘤不易消失,可能導致破裂、血栓形成心肌梗塞等其他心臟疾病」。醫師指出,「川崎氏症的治療黃金期僅有短短10天。確診後,患者應盡快接受高劑量靜脈注射型免疫球蛋白(2g/kg) 於10-12小時內注射完畢,並同時給予高劑量阿斯匹靈(80-100mg/kg/day),以有效治療症狀並降低冠狀動脈病變的風險,由20-25%降低至3-5%。」(圖/翻攝自傑足先登 傑登醫師臉書)

大感染潮3/出國旅遊當心!日本爆A型鏈球菌 重症恐致休克「好發兒童」
日本東京都12/21針對「A型鏈球菌咽喉炎」發出警報,這是日本自1999年頒布《傳染病管理法》管理法,24年來首度針對該疾病發布警報!醫師提醒,此疾病好發於兒童,若未及時以抗生素治療,恐引發併發症如休克、急性腎衰竭等,建議出國旅遊時,若到人潮聚集處還是要戴口罩較為安全。東京都政府表示,截至12/17當周,東京都多個衛生中心轄區的特定衛生機構上報A型鏈球菌咽喉炎病例人數超越門檻,且已超過東京都總人口的30%,因此根據傳染病法發布警報。疾管署發言人羅一鈞表示,已經掌握日本東京都傳染病相關資訊,暫無發布旅遊警示規畫。羅一鈞表示,A型鏈球菌咽喉炎並非台灣法定傳染病,根據定點醫師回報結果來看,台灣目前沒有增加通報趨勢。而依據日本東京都傳染病資訊中心的周報資訊,202349周為高峰,東京都500家定點診所跟醫院有1631人感染,而第50周減少到1579人,顯示最嚴重的時間已過。A型鏈球菌是兒童常見的細菌感染症,好發於3至15歲的兒童,一般藉由飛沫或接觸傳染,潛伏期約1-5天不等。羅一鈞說,臨床症狀包括發燒、化膿性扁桃腺炎、草莓舌、摸起來如砂紙般粗糙的皮疹,後期會出現皮膚脫屑的現象。這些特異的表現又被稱作「猩紅熱」。治療上,A型鏈球菌需要使用抗生素治療。大多數病人在治療24至48小時後即會退燒,症狀也有很大的緩解。若近期曾赴日旅遊,當身體出現發燒、喉嚨痛等症狀時,最好趕緊就醫進一步檢查。(示意圖/非當事人,報系資料照)林口長庚醫院副院長邱政洵表示,A型鏈球菌平常就存在於環境中,此次日本大流行應該也與免疫負債有關,因為身體缺乏免疫力,所以解封後一接觸到A型鏈球菌就引發感染。邱政洵說,前陣子台灣也有許多感染者,但最近則減少許多。林口長庚醫院兒科急診主治醫師吳昌騰曾表示,治療A 型鏈球菌必須服用有效抗生素,基本上療程為10天,若沒有及時開始服用抗生素,或療程未滿 10 天,恐出現併發症導致中耳炎、急性腎絲球腎炎、化膿性鏈球菌毒性休克症候群等。羅一鈞提醒,若最近要去日本東京旅遊,進出人多的地方或是搭電車的時候記得戴口罩。吳昌騰也提醒臨床醫師務必加倍警覺,如果孩子有相關症狀時,鑑別診斷過程中,應將此細菌納入考量,才不會誤判為其他流行的病毒。若有懷疑,就進行抗原檢測,並適時給予適合的抗生素治療,才能恢復健康也避免嚴重併發症。

東京發布「鏈球菌感染」流行警報! 旅日達人示警:症狀比感冒嚴重
前往日本旅遊的民眾注意了!日本東京都21日針對「A型鏈球菌咽喉炎」首次發布流行警報,未來疫情恐進一步擴散,呼籲落實勤洗手、戴口罩等防護措施。儘管該疾病好發於兒童,不過旅日作家張維中提醒,其實大人也容易感染,且症狀「比感冒更嚴重」。據日媒《NHK》報導,東京都政府表示,12月11日至17日一周內,「A型鏈球菌咽喉炎」確診人數已超出警戒標準,且超過東京都總人口的30%,因此發布鏈球菌感染疫情警報。日本衛生局指出,「A型鏈球菌咽喉炎」是一種兒童較易感染的傳染病,症狀包括發燒、喉嚨痛、草莓舌,目前尚未有疫苗可以預防,多數情況下症狀會在一周內改善,不過仍須注意出現併發症,呼籲家庭及教育機構落實勤洗手、消毒、戴口罩等防護措施。對此,旅日台灣作家張維中今(22日)在臉書發文,近期要前往日本、東京遊玩的旅客要小心「A型鏈球菌咽喉炎」感染,「新聞說兒童容易感染,但網路上有很多大人也留言,其實大人也容易感染,會比感冒症狀更嚴重」,提醒出入像是電車等人潮擁擠的場所時,最好配戴口罩,並多加洗手預防疾病。

結膜炎是感冒前兆?醫師揭2病毒感染前特徵
結膜炎可能是感冒的前兆!兒科醫師徐嘉賢在臉書分享,近期幫患者看診時,發現患者眼睛有的很紅,眼睛分泌物過多,加上發燒、鼻塞等現象。徐嘉賢表示,出現這些症狀,有可能是「病毒性結膜炎」,應盡速就醫。徐嘉賢表示,近期不論大人、小孩來看診,都會發現眼睛變紅,或者眼睛的分泌物多到會黏在一起,加上主要的症狀有發燒、聲音沙啞、喉嚨痛以及鼻塞等,患者表示前2天就有眼睛紅腫、分泌物增加的現象,並且有的患者已自行看過眼科醫師。徐嘉賢說道,出現這些症狀就要懷疑是否為「病毒性結膜炎」,包括腺病毒、克莎奇A24病毒等。徐嘉賢說明,腺病毒及克莎奇A24病毒會在出現感冒症狀的前2天,引起結膜炎後,才開始出現呼吸道症狀。他表示,典型的感冒症狀表現是上呼吸道感染或扁桃腺發炎,所以結膜炎的感染,就要小心感冒症狀將會出現。徐嘉賢醫師也提醒,腺病毒不一定都會出現結膜炎,沒有感染結膜炎的不代表不是腺病毒。徐嘉賢也提到,同樣會出現眼睛紅腫的「川崎症」,與腺病毒的區別是會出現發燒五天、嘴巴舌頭紅腫(草莓舌)、脖子淋巴結腫大、四肢末端紅腫脫皮、皮膚紅疹,雖然眼睛會出現紅腫,但並沒有什麼分泌物,提醒民眾,出現任何不適症狀都應立即就醫。

英國新冠疫情趨緩 「A型鏈球菌」又爆發!專家認難揪重症
英國近日已有至少7名孩童因感染A型鏈球菌身亡。對此,該國的衛生安全局(UKHSA)也罕見發布警告。醫學人士更指出,A型鏈球菌感染初期多為輕症,包括發燒、化膿性扁桃腺炎、草莓舌等,卻很難判斷是否會發展為重症,也令人擔心國民保健署(NHS)及前線醫護的負荷量能,以及抗生素短缺等問題。據英國《每日郵報》的報導,UKHSA近日指出,自9月以來,全國已有7名10歲以下兒童因感染A型鏈球菌後死亡。Α型鏈球菌是兒童常見的細菌感染症。 好發於3至15歲的兒童,一般藉由飛沫或接觸傳染,潛伏期約1至5天不等。報導稱,A型鏈球菌雖然會引發許多健康問題,包括發燒、化膿性扁桃腺炎、嘔吐,以及草莓舌等「猩紅熱」症狀,但通常都是輕症,只有在極其罕見的情況下才會發展成侵入性的A群鏈球菌感染症(iGAS)。A群鏈球菌長久以來即已被查覺與咽炎、產褥熱、猩紅熱、菌血症、丹毒等疾病有關,嚴重更可能導致致命性的壞死性筋膜炎、多器官衰竭、毒性休克症等,近年來,此感染症來勢洶洶,不只威脅兒童,更會對青年與中年患者構成健康威脅。目前根據A群鏈球菌從M-蛋白質之抗原性又可分成80多種不同血清型,但仍有些鏈球菌無法分型。據UKHSA數據顯示,上述疾病的發病率比疫情前同期高出2至3倍,光11月14至20日這週全國就有851例猩紅熱通報,遠高於去年同期的186例,但無證據顯示是新血清型的鏈球菌正在傳播,病例上升的主因可能是社交活動頻繁而引起的病菌大量傳播。對此,英國無任所大臣(minister without portfolio)扎哈維(Nadhim Zahawi)也於4日呼籲,家長應注意孩童是否出現感染A型鏈球菌的症狀,例如發燒、頭痛或皮疹,雖然多數都是輕症,但「保持警惕非常重要,因為在非常罕見的情況下,它會變得嚴重且需要緊急治療。」目前NHS也正在與UKHSA合作,儲備更多抗生素來應對這一波Α型鏈球菌疫情。不過,皇家藥物學會主席戈文德(Thorrun Govind)敦促家長不要自我診斷,更別讓身體不好的孩童隨便服用抗生素,相關投藥應向醫生諮詢。倫敦帝國學院新生兒科教授穆迪(Neena Modi)則直言,NHS應對這些情況時不夠敏銳,家庭科醫師和急診室都陷入困境,「我們最不希望看到的,就是急診部門湧入憂心忡忡的家長。」但她認為,現在斷言A型鏈球菌感染病例是否超出正常範圍仍為時過早。

兒童重症0至5歲佔67% 近9成未接種疫苗
今天新增本土21761例、境外移入228例,另增死亡個案31起,中重症89例,中症62例、重症27例。醫療應變組副組長羅一鈞表示,重症中有3件MIS-C(孩童多系統炎症徵候群),其中一位1歲男童,6/27確診,8/4出現發燒、咳嗽、流鼻水、嘔吐、腹瀉、四肢出疹,8/7到急診,診斷為MIS-C住院,使用類固醇治療,目前在一般病房住院。另一例為2歲女童,6/18確診,8/6發燒、皮疹、右頸腫痛、嘔吐、胃口變差,8/8住院檢查有頸部淋巴結腫、結膜炎、草莓舌、發炎指數升高,診斷MIS-C,使用類固醇、免疫球蛋白治療,目前在一般病房住院。另一名5歲男童,打過一劑新冠疫苗,6/23確診,8/4出現發燒、咳嗽、喉嚨痛、肌肉痠痛、頭痛,8/6到急診,懷疑細支氣管炎住院,住院後持續高燒、頭痛,又出現腹痛、結膜炎、全身紅疹、血壓偏低,診斷MIS-C,使用類固醇和免疫球蛋白治療,目前在一般病房住院。林口長庚醫院副院長邱政洵表示,近來每日新增兒童確診案例約5000人,一半以上是10歲以下孩子,也是較容易出現併發症的族群,包括哮吼、肺炎、腦炎等,其中以MIS-C最多,多發生在確診後2到6周,可能在復原一陣子後才出現腸胃道症狀、皮膚疹等情況,腦部也可能受影響,產生頭暈或暫時性意識改變。邱政洵說,研究證實,疫苗可減少MIS-C發生率,具有9成以上保護力,根據丹麥研究,Delta時期接種疫苗者,9900人中只有一例MIS-C,但沒打疫苗者則是3400人中有一例MIS-C;Omicron疫情下,有打疫苗的孩子,每100萬人只有3.7例MIS-C,未打疫苗則是每100萬人中有35例。此外,10歲以上間隔中位數為34天、5-10為26天,5歲以下為29天,且有些個案的症狀會更久後才出現MIS-C,甚至長達50幾天到2個月。指揮中心統計,國內12歲以下兒童重症累計162例,包括27例腦炎、21例肺炎、3例敗血症、8例哮吼、93例MIS-C、1例心肌炎、3例共病(腦腫瘤、癲癇)及6例到院前死亡;兒童病逝則已有27人,其中10例腦炎、5例肺炎、1例心肌炎、2例敗血症、2例共病、1例哮吼及6例到院前死亡。羅一鈞說明,目前162例兒童重症,其中67%、108位為0~5歲,是最近才剛開始打疫苗的年齡層,反觀6~12歲年齡層,佔重症比例僅3分之1。162例兒童重症中,87%、141人沒打過新冠疫苗,而重症中最多是MIS-C,93例MIS-C有76人、超過8成沒打疫苗,所以還是建議儘快接種疫苗。

兒童MIS-C暴增5名 累計84例「0至5歲佔6成」
指揮中心今日公布國內新增2萬1577例新冠本土個案、54例死亡,死亡最年輕者為2名40多歲男子,有心血管、神經系統等疾病;中重症則增98例,不過MIS-C個案暴增5例,皆為10歲以下。醫療應變組副組長羅一鈞表示,這5例MIS-C如下,1歲女童於7/2確診,7/29陸續出現發燒等疑似症狀,8/2急診檢查有結膜炎、草莓舌,診斷為MIS-C,目前住在一般病房。第二位是一名3歲女童,有過敏性鼻炎病史,6/19確診,7/30陸續出現發燒等疑似症狀,8/1急診檢查顯示冠狀動脈擴大,診斷MIS-C,目前在一般病房。第三位是5歲男童,7/4確診,7/30陸續有發燒等疑似症狀,8/2急診檢查血壓偏低,發炎指數升高,疑似MIS-C而住院,隔日低血壓休克轉加護病房,使用免疫球蛋白及升壓劑治療,目前仍在加護病房但病況穩定。第四位是7歲女童,5/28打過一劑BNT疫苗,6/8確診新冠肺炎,7/13發燒、頸部淋巴結腫,7/15急診,疑似MIS-C而住院,住院後檢查冠狀動脈擴大,使用免疫球蛋白治療,7/20出院。第五位是9歲女童,5/23確診,7/29陸續出現發燒、腹瀉、腹痛等症狀,8/2就醫疑似腸胃炎脫水住院,住院後症狀持續且出現紅疹,懷疑MIS-C,目前住一般病房。羅一鈞表示,目前國內12歲以下兒童重症,累計有151例,分別為MIS-C有84例、腦炎26例、肺炎20例、哮吼症8例、家中死亡6例、敗血症3例、共病3例及心肌炎1例,其中有25人死亡;84例MIS-C中,0-5歲有50例(60%),6-12歲有34例(40%)。

一家6口確診…「兄弟檔驚現1症狀」機警母即刻送醫 2人都MIS-C
臺灣自今年3月底爆發COVID-19疫情,至五月中下旬達到高峰,截至6月中已有300萬民眾確診,其中兒童約佔20%,雖然多數都是輕症,但也要小心極少數兒童併發兒童多系統發炎症候群 (MIS-C)。民眾吳小姐分享,他們一家6口5月初確診,兄弟在6月初出現不適,分別出現發燒、紅疹、腹瀉等症狀,且2人都說脖子痛,她有所警覺立刻送醫,目前都已經康復。台大醫院今(29日)舉行「守護兒童健康順利康復」記者會,吳小姐透露,兄弟倆確診後1個月出現不適症狀,其中哥哥發燒到39.8度,還伴隨紅疹、舌頭紅斑等症狀;弟弟則是以腸胃道症狀為主,但2人皆出現脖子淋巴腫大的情形,直喊脖子痛,讓她有所警覺,立刻帶孩子到台大就醫,目前已順利康復。台大醫院表示,MIS-C是在感染新冠病毒後的2至6週可能會發生的併發症,通常發生於18歲以下兒童或青少年,尤其是6到12歲的青少年。美國2021年的研究發現MIS-C的發生率大約是每1萬名確診者會有3位,不同的人種有不同的發生率。非裔與西班牙裔發生率較高,亞洲裔次之。以今年臺灣兒童確診個案約60萬來估計,全臺灣可能會有100多位到近200位MIS-C個案,臺大醫院兒童醫療團隊提醒民眾須提高警覺。臺大醫院副院長高嘉宏。臺大醫院第一例MIS-C是位10歲的小朋友,在今年4月底新冠病毒感染確診。一個月之後,開始發燒合併頸部淋巴結腫脹,眼睛浮腫,身上起疹子,有嘔吐和拉肚子症狀。在發燒3天之後情況惡化,至急診就醫。在急診發現有休克現象,緊急送至兒童加護病房治療。第二位是6歲的男孩,今年5月初確診,約1個月後有發燒、出疹、淋巴結腫大的表現,也發生休克情形,因而進入加護病房照護。第三位是個2歲的妹妹,今年5月中感染後3個星期,開始發高燒、頭痛、嘔吐和腹瀉,同時有結膜炎、淋巴結腫大、草莓舌。發燒多日後,開始有休克症狀,因此送至兒童加護病房治療。這三位孩童後續都順利好轉康復。之後臺大醫院陸續還有其他個案住院,加上1名新竹臺大分院及1名奇美醫院個案,共有11位個案,他們的中位數年齡是6歲,都未打過疫苗,男孩多於女孩,有2位有肥胖、1位有白血病病史及1位有川崎症病史。在確診後約20-30天,出現發燒、紅疹、頸部淋巴結腫及腹痛等症狀,並有6人(55%)曾發生休克。MIS-C的診斷依據包含發炎指數如C-反應蛋白(CRP)及鐵蛋白(ferritin)升高、凝血異常如D-雙合蛋白(D-dimer)升高、及心臟衰竭指數如N端前腦利鈉胜肽(NT-pro-BNP)升高。臺大醫院小兒部副主任張鑾英。兒童多系統發炎症候群(MIS-C)的治療主要是用免疫球蛋白合併類固醇。一開始無法排除嚴重細菌感染,也會使用廣效型的抗生素,如果有休克的表現,同時間會使用升壓劑。如治療反應不佳便會考慮加上免疫調節劑如tocilizumab或infliximab。後續也會使用抗血小板或抗凝血藥物治療,如阿斯匹靈。之後病童的心臟、體能及心理追蹤和支持也很重要。院方指出,MIS-C的致病機轉可能是SARS-CoV2病毒攻擊人體之後,有特殊體質的兒童產生免疫風暴而造成全身多系統發炎,其心臟、呼吸系統、腎臟、神經、凝血功能、腸胃道、皮膚等都可能會發炎受傷。根據美國醫師統計分析186名MIS-C孩童之論文,年齡平均為8歲,當中9成的小朋友有腸胃道症狀,8成的孩童影響到心臟功能,其中有2%孩童死亡。各國資料都顯示MIS-C以影響左心室功能為主,但較少像川崎症那樣影響到冠狀動脈。臺大醫院兒童醫療團隊特別提醒家長,當小朋友受到新冠病毒感染,康復之後的6個星期內,一旦有發燒合併出疹、紅眼、腸胃道不適、淋巴結腫、甚至活力減低、尿量減少等,都應該要提高警覺,提早就醫檢查評估。

再增5例MIS-C!幸好病況皆好轉 醫提醒「這個併發症也要注意」
今日新增79663例病例,其中79598為本土病例,211例死亡,比起昨日案例數增多,指揮中心發言人莊人祥解釋,昨天晚間10時後轉檔異常,因此將今天接近中午前的所有資料也一起轉檔進來,因此79663例是包含今早的通報,比昨日個案多。醫療應變組副組長羅一鈞表示,今增211死,死亡個案年齡介於30到90多歲,其中一名30多歲男性慢性腎病,死因急性心肌梗塞、心律不整、肺炎。此外,今增中重症446例,重症中有5例MIS-C,為1女4男,年齡分布從2歲到10歲。羅一鈞說明,第一例2歲女童於5月12日確診,6月3日出現持續發燒、頭痛、耳痛、腹瀉、嘔吐、腹痛、大腿疼痛、結膜發紅、草莓舌、嘴唇乾裂發紅,診斷MIS-C,6月6日收住院,病況改善治療中。第二例4歲男童5月5日確診,6月6日出現持續發燒、嘔吐、頸部淋巴結腫大、腹痛、嘴唇發紅、喉嚨發紅等,當天收治住院,病況改善。第三例6歲男童5月5日確診新冠,6月2日出現頸部淋巴結腫大、持續發燒、四肢紅疹、嘴唇腫脹、結膜發紅、喉嚨發紅等,6月6日收治住院,診斷MIS-C併休克,經治療病況已改善。第四例8歲男童於4月20日確診新冠,5月19日出現持續發燒、胸痛、腹痛、活力及食慾下降口腔粘膜乾燥、結膜發紅、扁桃腺紅腫、頸部淋巴結種大等,5月22日住院診斷MIS-C合併闌尾炎,病況好轉,5月31日已經出院。第五例為10歲男童,5月1日確診新冠,5月31日出現持續發燒、頸部淋巴結腫痛、胸痛、腹痛、腹瀉、手腳出疹及四肢水腫、結膜發紅,6月4日收治住院,診斷MIS-C併休克,病況改善治療中。指揮中心統計,目前兒童重症累計49例,包括腦炎18(7出院),肺炎9,敗血症3,哮吼4(3出院),家中死亡5,共病2(腦腫瘤、癲癇重積)例,MIS-C則累計8例。中國醫藥大學兒童醫院院長王志堯則提醒家長,兒童確診後4到6周除了有可能引發MIS-C,確診後1周也可能併發「橫紋肌溶解症」,因為新冠病毒會使肌肉發炎,造成四肢疼痛,感染確診後1周,患者常發生手腳疼痛,是病毒感染後的反應性發炎,可多補充水分及熱敷緩解症狀,但若孩童肌肉疼痛,尿液由類似綠茶色轉變為紅茶色、可樂色,代表肌球蛋白進入腎臟導致出血性發炎,家長務必特別留意,盡早就醫診治。

年底恐累計650名MIS-C孩童! 醫憂「狀況可能更糟」
疾管署今(11)日舉辦兒童新冠病毒感染併發重症之臨床處置與案例研討會,今年1月至6/9已逾260萬人感染,其中20歲以下者佔52.7萬人。台大兒童醫院小兒感染科醫師呂俊毅表示,以美國21歲以下確診個案MIS-C發生率推估,預期台灣未來1個月會有167名以上MIS-C個案出現,截至年底則會增加到650名確診兒童出現MIS-C症狀。呂俊毅今天也在研討會上分享MIS-C案例,台大醫院6月收治一名10歲男童,4月底確診後症狀輕微,發燒2天症狀緩解,但過了1個月後,卻出現反覆發燒、脖子腫起、皮膚紅疹、腹瀉、嘔吐等症狀,到院後體溫高達39.7度、血壓偏低併結膜炎,經診斷為MIS-C個案。另一名2歲女童,則是在5/12確診,出現發燒、咳嗽、腹瀉等症狀,經過一般治療後逐漸康復,但時隔20天又再度發燒,6/3燒到40度,另有頭痛、耳朵痛、嘔吐、腹瀉、大腿痛等症狀,6/6被家長帶往台大醫院就診,當時出現體溫偏高、心跳加快與草莓舌,外觀看起來符合川崎病表現,但醫師綜合症狀與病史判斷,仍以MIS-C治療,經類固醇和靜脈注射後,血壓體溫都恢復正常,目前仍在醫院觀察中。呂俊毅表示,美國從去年5月底至今年5月就有8525例通報,其中69例死亡。以美國人口為台灣13倍換算,在疫情與發生率都類似的前提下,台灣截至年底會有650例MIS-C個案產生。另外,美國紐約一項針對21歲以下確診個案研究發現,MIS-C確診率為百萬分之316,台灣今年6/9至今共有52.7萬20歲以下兒童與青少年確診,因此預期未來1個月會有167名甚至更多個案出現。該研究也發現,MIS-C個案在黑裔或西班牙裔族群上較常見,呂俊毅也擔憂台灣個案數可能會更多,因為在症狀類似的川崎氏症上,亞洲人發生率可能比白人要高。他另提到,MIS-C的出現與新冠嚴重度無關,可能是帶有特定基因族群,在感染後造成免疫失控所致。

染疫兒童突破50萬人 醫:MIS-C將陸續出現
今天新增中重症553起,包含中症344、重症209例。醫療應變組副組長羅一鈞表示,重症中有1位高雄6歲女童MIS-C(孩童多系統炎症徵候群),無慢性病史,5/5採檢PCR確診,解隔後僅輕微咳嗽,但5/30再度發燒至38.5度,至6/2已連續發燒3天、嘔吐3次,送急診收住院治療,發現發炎指數上升。女童住院後持續發燒,直到6/6已發燒超過5天,腹痛、腹瀉、噁心、嘔吐,頭暈,結膜紅、草莓舌,四肢末端浮腫,脖子出紅疹、血壓偏低。該童後轉入兒科加護病房,使用免疫球蛋白和類固醇治療後,當天迅速退燒,血壓也轉穩定,超音波顯示冠狀動脈輕微擴大,目前恢復良好,仍在加護病房中。另一位新竹男童也罹患MIS-C,出現休克合併視覺幻覺,閉眼後甚至會看到招財貓。根據指揮中心資料,目前兒童重症累計44起,包括腦炎18位(7位出院)、肺炎9位、敗血症3位、哮吼4位(3位出院)、家中死亡5位,共病2位(腦腫瘤、癲癇重積),而MIS-C截至目前有3例。小兒感染科醫師陳文發表示,近2年在國外已陸續報導兒童MIS-C重症個案,在10萬名確診孩童約有3.8人的發病率,台灣目前染疫孩童個案數量已突破50萬人,相關個案近期應會持續發生,請家長要多加留意可能的症狀,染疫孩童如有不明原因持續發燒超過3日,都需提高警覺。前台大感染科醫師林氏璧說,截至2022年2月,日本MIS-C有報告的僅有8例。前七位9~16歲,第八位4歲,沒有一例MIS-C後死亡。而美國截至今年5/31,MIS-C總確診人數8,525例。美國兒童確診分母抓13,366,135人,發生率是萬分之6.4。

嬰幼兒反覆發燒千萬別輕忽 醫揪「非典型川崎氏症」嚴重恐致命
亞洲大學附屬醫院兒科醫師陳劍韜表示,川崎氏症又稱為「皮膚黏膜淋巴結症候群」,好發於5歲以下幼兒。(圖/亞洲大學附屬醫院提供)9個月大「纓纓」反覆發高燒,原以為是一般疾病常見症狀,但高燒不止情況已經超過3天,日前身上更出現紅疹,媽媽著急地進出多家醫院反覆檢查,卻遲遲找不出原因,直到日前轉介到亞大醫院詳細檢查,確診為「非典型川崎氏症」,醫師提醒,該病為兒童後天性心臟病主因,嚴重者恐會致命。亞洲大學附屬醫院兒科醫師陳劍韜表示,川崎氏症又稱為「皮膚黏膜淋巴結症候群」,好發於5歲以下幼兒,發病的原因仍然不清楚,不過持續高燒多日是臨床診斷一大標準,主要以血管炎方式表現,會造成全身性中型動脈的多系統血管發炎,特別是會出現心臟冠狀動脈病灶、冠狀動脈瘤等。陳劍韜指出,典型川崎氏症患者會出現發燒五天以上,伴隨皮膚出現紅疹、頸部淋巴結腫大、眼睛出現非化膿性結膜炎、手掌與腳掌水腫、口腔出現草莓舌,嘴唇乾裂等症狀。除了發燒5天是必要條件,其餘5項臨床症狀只要符合4項就能判斷是川崎氏症,並且在發燒的早期階段,還常會出現卡介苗接種處紅腫的現象,雖未被列入診斷標準,但臨床上也相當常見。陳劍韜透露,最近發現有不少像纓纓這樣非典型的川崎氏症患者,雖然出現疑似症狀,例如高燒多日不退、身上出現紅疹,但在疾病初期卻又無法完全符合診斷的條件,必須經由抽血檢驗數據以及心臟超音波檢查才能確診。在兒童疾病中,很多病都會有發燒合併紅疹的現象,例如腸病毒、玫瑰疹、其他病毒疹,有的病則會有發燒與結膜炎的現象,例如腺病毒,有一些則是發燒合併口腔出現草莓舌、嘴唇乾裂,如猩紅熱,因此在診斷上必須提高警覺,仔細鑑別,避免錯過治療黃金時機。目前川崎氏症的治療,發病的10天內是黃金治療期,會給予免疫球蛋白與阿斯匹靈,能降低約80-90%發生心臟病變的機會,同時必須定期回診進行心臟超音波追蹤,大多數都能夠逐漸恢復健康。陳劍韜提醒家長,造成兒童發燒以及長紅疹原因很多,若是家中5歲以下的孩童持續發燒,但身上沒有出現典型川崎氏症5項明顯的症狀,往往容易被忽略,若遇到持續發燒3日以上,建議要帶到醫院檢查,才能早期發現、早期治療。
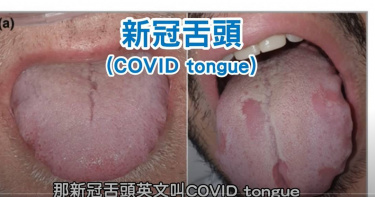
新冠舌頭分3種!皮膚科醫揭孩童染疫「舌頭特徵」
新北市幼兒園爆發新冠肺炎群聚感染,讓無數父母都相當擔心,深怕孩子不懂表達自己的身體狀況,延誤病情或增加傳染危險。皮膚科醫師蔡逸姍對此指出,孩童感染後會有像感冒般的上呼吸道感染症狀之外,若觀察孩子的舌頭有特殊「草莓舌、地圖舌、變腫大」等狀態時,也應特別注意。蔡逸姍醫師指出,根據今年一份發布在英國皮膚病學期刊的研究指出,針對超過6百位輕度到中度新冠肺炎患者的觀察後,發現有25%比例有口腔病灶,其中多數為舌頭發炎、紅腫,或如形成地圖般的紅斑(地圖舌)、舌頭呈點點狀的草莓舌,若出現這些表徵都應提高警覺,謹慎注意。感染新冠病毒,約有4分之1的患者會出現口腔病灶,像是舌頭變紅、變腫、出現紅斑或是點狀草莓舌。(圖/翻攝自youtube/京硯聯合診所整形外科 / 皮膚科)地圖舌。(圖/pixabay)蔡逸姍醫師強調,除了地圖舌、草莓舌,也可能出現「巨舌」,指的是染逸後患者即使已經病情好轉,卻可能出現舌頭腫大的後遺症。蔡逸姍更以美國一名46歲男性病患案例來解釋,無法講話、喝水、進食,後來甚至需要進行手術才能緩解巨舌症狀,恢復正常生活。蔡逸姍指出,部分新冠肺炎患者會出現口腔表徵,研判是因為冠狀病毒必須跟人體細胞的ACE2接受器結合才能運作,因為ACE2是細胞膜表面受體,作用在於穩定血壓與內分泌等功能,冠狀病毒須結合ACE2受體,才能到細胞內部。而舌頭上就有大量的ACE2受體,因此舌頭容易出現染疫後的外顯症狀,可以結合其他呼吸道等症狀,列入觀察重點。感染新冠病毒,約有四分之一的患者會出現口腔病灶,像是舌頭變紅、變腫、出現紅斑或是點狀草莓舌。(圖/翻攝自臉書/皮膚科蔡逸姍醫師)醫師也提醒,會造成舌頭變化的疾病,除了新冠病毒之外,在幼兒還有川崎氏症、猩紅熱和金黃葡萄球菌感染毒性休克症候群等等。只要觀察到孩子的舌頭有異常狀態,最好盡快就醫確診,早期發現早期治療,才不至於造成太嚴重的後果。

女童突哭喊舌頭痛!原是「頭髮綁舌乳頭」 網驚呼強過櫻桃梗打結
許多人小的時候總是充滿好奇心,喜歡把任何東西放到嘴巴裡嘗試一下味道,不過近日一名網友在臉書社團發布照片,表示姪女沒事喜歡把頭髮放到嘴裡嚼,但這天她突然哭喊舌頭痛,家人定睛一看,發現一根頭髮竟然剛好在舌頭表面上的舌乳頭打結。網友於臉書社團「爆料公社二館」發文表示,就讀國小一年級的姪女沒事喜歡將頭髮放到嘴裡咬,不料一天突然爆哭喊說舌頭痛「哭到鄰居以為家暴了」,家人趕緊將女童舌頭拉出來拿放大鏡檢查,沒想到竟發現一根頭髮綁在舌頭上的絨毛,讓原PO直呼太誇張,「想了好久不知道要掛哪一科」。網友PO文貼出姪女舌乳頭被頭髮綁住的照片。 (圖/翻攝自爆廢公社二館臉書)貼文一出引發網友討論,有人認真建議原PO可以送姪女急診,表示醫生可以剪頭髮,也可以檢查頭髮有沒有刺進舌頭內;也有人說姪女的舌頭看似味蕾粒粒分明,建議給醫生檢查一下是否有「草莓舌」症狀。不過有更多網友歪樓留言「這舌頭厲害了,長大不得了」、「這比用舌頭把櫻桃梗打結更厲害」、「比較想知道是哪隻手機拍的,微距這麼強」。網友PO文貼出姪女舌乳頭被頭髮綁住的照片。 (圖/翻攝自爆廢公社二館臉書)

嬰高燒39度!手臂浮「詭異圓斑」 醫揭最棘手疾病:再拖變動脈瘤
全台疫情三級警戒延長至7月26日,學校維持停課,讓家長傷透腦筋,若再碰到小孩生病,恐怕會讓父母人仰馬翻。小兒科醫師許志煌透露,一名7月大的男嬰數週前發高燒,卻沒有其他症狀,精神、胃口都很正常,一翻開衣服才發現卡介苗注射部位紅腫,確診為「最棘手小兒病」,若再晚點治療,後果不堪設想。許志煌日前在臉書表示,「小兒科醫師每天都在看發燒的孩子,還好都是一般的小問題。不過危險總躲在無法發現的地方,如何在這麼多發燒的病人中,早期找出嚴重的病人,挑戰兒科醫師的能力和運氣。」他提到,大概2、3個星期前,門診來了一位7個月大的小嬰兒,患者高燒達39度,卻沒出現其他明顯症狀。貼文提到,雖然孩子發燒了一整天,活力、胃口都還算正常,「這樣的發燒在普通疾病的初期是很常見的,沒病人的疫情期間,有點無聊,我準備結案下班。」直到許志煌翻開孩子衣服,赫見卡介苗處又紅又腫,「我瞬間有了精神,我看是川崎氏症,說實話,心裡有一點嘿嘿逮到你的興奮,尤其才剛開始燒而已。」(圖/翻攝自家安小兒科診所 許志煌醫師臉書,下同)雖然症狀還不明顯,許志煌仍要求媽媽盡快帶孩子去醫院檢查,「川崎氏症的診斷基本要燒五天,但是卡介苗紅腫和肛門處紅腫脫皮,可能是剛發燒時幫助診斷的早期線索,尤其是非典型的川崎氏症。真的,老師的話要聽。後來這個嬰兒幾天後確診,在小兒心臟科醫師的細心照顧下,康復出院。」醫師指出,「川崎氏症」的主要症狀為「口腔出現草莓舌、嘴唇乾裂」、「紅眼睛,雙側非化膿性結膜炎」、「頸部淋巴結腫大,>1.5公分,不痛,大多單側」、「手掌與腳掌水腫,手指及腳趾脫皮」,以及「皮膚紅疹」,若沒有及時治療,可能會造成冠狀動脈瘤,引發心臟受損衰竭,是後天性心臟病的主因。許志煌強調,不典型的川崎氏症很多,有時高燒不退,但5個條件就是少了幾個,非常難診斷,是兒科醫師的大地雷,但「兒科醫師能做的,其實就是讓父母安心而已。比起不明原因發燒五天的煎熬,如果能在早期就給家長一個正確的診斷,然後明白後續可能的症狀,同時及早安排治療,那種安心感是小兒科醫師最大的安慰。」

Google說沒事!全職媽媽放「小孩燒6天」 醫嘆:賠上孩子健康
家庭主婦每天打理家中大小事,還得照顧好老公、小孩們的健康,但只要孩子一有病痛,全職媽媽們都習慣先上網「查資料」。小兒科醫師陳木榮在《醫次搞定》節目中指出,曾有媽媽發現小孩發燒,Google後先是建議不用太緊張,沒想到過了兩天,孩子出現草莓舌及玫瑰疹等症狀,這位媽媽又查了Google大神都覺得沒事,直到持續高燒6天未退才就診,拖延就醫時間,賠上孩子的健康。陳木榮醫師表示,現代的媽媽們育兒都會上網查資料,且都會「挑自己喜歡的」,就有一名媽媽發現小孩發燒,找Google大神求解,先是跳出「發燒是身體免疫系統運作,不用太緊張,觀察幾天就好」的資訊。隔了兩天,小孩舌頭上出現顆粒的草莓舌,她又上網查,認為是出現腺病毒、猩紅熱及川崎氏症,「媽媽挑了一個她喜歡的-腺病毒」。陳木榮醫師稱媽媽因為信賴網路資訊,而延誤孩子就醫。(圖/翻攝自醫次搞定YouTube)又拖了兩天,孩子身上開始出疹子,媽媽一看欣喜若狂,因為先前查過是玫瑰疹,讓她放心許多。但醫師無奈的表示,「很少人出疹子還在發燒,玫瑰疹都是燒退了疹子才冒出」。直到高燒第六天,媽媽發覺不對勁,手機一查,查到的竟然是「川崎氏症」趕緊將孩子送醫。陳木榮醫師解釋,孩子當時嘴唇乾裂、手掌腳掌泛紅,眼睛紅還出現草莓舌,「真的是川崎氏症」!陳木榮醫師解釋,川崎氏症發生的詳細原因目前不詳,好發年齡於6個月至5歲的幼童,年齡較大的孩童也有染病可能,但比例不高。有些人認定和感染、免疫系統及遺傳有關。這起病例,最後是由醫生趕緊替孩子診治,並安排心臟超音波,意外發現小朋友的川崎氏症已影響到心臟,必須長期吃心臟的藥物治療。陳木榮醫師建議家長們,當發現家中孩子發燒5天,合併其他診斷標準,務必緊急送醫,以免造成遺憾。