膿腫
」 颱風 類鼻疽 感染 寄生蟲 疾管署
洽公返國腹瀉不止!以為腸病毒 醫「1招」快速揪出元兇
59歲許先生日前返國後開始出現腹痛、腹瀉症狀,原以為只是腸胃炎,但服藥後腹瀉沒好轉,只好再掛急診,經化驗糞便並採用快速核酸檢測套組分析後,1小時內就發現「阿米巴性痢疾」陽性反應,趕緊先投藥治療,隔天顯微鏡檢查也證實有阿米巴原蟲囊體。快速核酸檢測有效協助醫療團隊即時處置,此次治療成果發表於國際期刊《Clinical Laboratory》,證實此技術的臨床應用價值。阿米巴性痢疾症狀不明顯 可能導致肝膿腫等嚴重併發症亞洲大學附屬醫院肝膽腸胃科醫師林佑達表示,「阿米巴性痢疾」是痢疾阿米巴原蟲所引起的傳染病,主要寄生於腸道,大部份感染者症狀不明顯,一旦侵入宿主的腸壁組織,往往會引發腸道症狀,造成腹部不適、間歇性下痢(腹瀉)或便秘,並伴隨發燒引起寒顫、血便或黏液軟便等症狀。林佑達指出,該疾病可能導致如肝膿腫等嚴重併發症,甚至可能蔓延到肺部、腦部等其他器官,對患者健康帶來極大威脅。這種疾病在部分發展中國家尤為常見,傳統會以顯微鏡檢查糞便檢體,但往往需要1-2天較長時間,可能使患者病情加重,錯失早期治療機會。傳統鏡檢耗時 快速核酸檢測有利即早診斷檢驗科組長周雍哲表示,傳統顯微鏡檢查是診斷腸道感染的重要工具,但其操作繁瑣且敏感度低,可能導致診斷耗時,若透過「多重聚合酶連鎖反應(multiplex PCR)」的檢驗分析技術,能夠同時快速檢測多種腸道病原體,包括細菌(如沙門氏菌、大腸桿菌)、病毒(如諾羅病毒、腺病毒、輪狀病毒)以及寄生蟲(如痢疾阿米巴、梨行鞭毛蟲)等22種病原體,也可大幅提高治療效率。把握黃金治療期 這樣做降低感染風險林佑達也強調,如有症狀或檢驗陽性者,務必即早就醫治療,以免持續感染他人,平時則注意飲食及手部衛生,要吃熟食及喝煮沸的水,以及避免口對肛門的接觸行為,降低感染風險。
東南亞出差回國後瘋狂腹瀉 男業務糞檢驚現恐怖寄生蟲
59歲的許姓男子在東南亞出差返台後,出現腹痛、腹瀉等症狀。起初他以為只是一般腸胃炎,但服藥後症狀卻未見好轉,後續許男便前往醫院急診就醫。經醫院檢驗科化驗糞便後,隨即就出現「阿米巴性痢疾」陽性反應,經顯微鏡糞檢後才確認,許男遭到阿米巴原蟲囊體感染。根據媒體報導指出,在確認許男是感染阿米巴原蟲後,醫療團隊立即給予抗阿米巴藥物治療,許男的症狀也在幾天內逐漸改善。亞洲大學附屬醫院肝膽腸胃科醫師林佑達表示,阿米巴性痢疾是由痢疾阿米巴原蟲引起的傳染病,主要寄生在腸道中。雖然大多數感染者症狀並不明顯,但一旦原蟲侵入腸壁組織,就會引發腹部不適、間歇性腹瀉或便秘等症狀,患者還可能出現發燒、寒顫、血便或黏液軟便等情況。林佑達醫師解釋,該疾病在某些發展中國家較為常見,如患者沒有及時治療的話,有可能導致肝膿腫等嚴重併發症,甚至蔓延至肺部、腦部等其他器官。傳統上會使用顯微鏡檢查,但需要1至2天時間才能得出結果,這也會讓延誤患者錯失早期治療的機會。林醫師特別提醒,民眾若出現相關症狀或檢驗結果呈陽性,應立即就醫治療,以免感染他人。同時也建議平時注意飲食及手部衛生,只食用熟食和煮沸的水,並避免口對肛門的接觸行為,以降低感染風險。

上周新增4例類鼻疽個案 颱風後恐陷吸入性感染
疾管署今(5)日公布國內上週新增4例本土類鼻疽個案,3例居住於高雄市,1例居住於臺南市,年齡介於60多歲至70多歲,發病日介於10月4日至29日,具高血壓、糖尿病、腎臟病等慢性病史,高雄市其中1例住家附近於山陀兒颱風期間有淹水的情形,其餘個案均無汙水汙泥接觸史,多數個案在室內外皆無佩戴口罩。上述個案因發燒、呼吸喘或頭痛等症狀就醫,目前均住院以抗生素治療中,其中1例曾入住加護病房,目前已轉至一般病房;同住者共計8人均無疑似症狀。疾管署指出,今年國內已累計105例本土類鼻疽確定病例,其中21例死亡,為歷年同期最高,本土病例以65歲以上(62例)和50-64歲(32例)為主要年齡層,分布縣市以高雄市(80例)為多,其次為臺南市(11例)、屏東縣(4例)和臺中市(4例),其中69例於凱米颱風後1個月內發病,10例於山陀兒颱風後發病。疾管署提醒,康芮颱風過境帶來大量降雨及驚人風力,強風暴雨易使土壤和泥水中的類鼻疽桿菌暴露於地面並更易傳播,且常為吸入性感染,颱風後一個月內確診個案有增加趨勢,且近期東北季風增強易有較強陣風出現。疾管署呼籲,糖尿病、肺病、肝病、腎病、癌症或免疫功能受損者等高風險族群,感染後重症機率較高,如有發燒、胸痛、咳嗽等症狀應儘速就醫,即早診斷與治療。疾管署說明,類鼻疽是由類鼻疽桿菌引起,潛伏期平均為9天,短則數小時,亦可長達21天,該菌存在於土壤、水池及積水環境中,主要由皮膚傷口接觸受病原菌污染的土壤或汙水傳染,感染類鼻疽症狀表現差異極大,可能為無症狀,而常見病徵包括發燒、頭痛、局部腫痛、潰瘍、胸痛、咳嗽、咳血及淋巴結腫大,可導致皮膚膿腫、肺炎、腦炎、敗血症,需儘速以適當抗生素治療,請民眾務必留意自身健康狀況,如出現疑似症狀時,尤其高風險族群,應儘速就醫並告知汙水、汙泥相關暴露史,以及早診斷獲得妥善治療;醫師診療遇有疑似個案,應儘速評估給予抗生素治療並於24小時內通報及採檢送驗,以利衛生單位採取防治措施。
新增3例類鼻疽!死亡數歷年同期新高 康芮颱風來襲再拉警報
疾管署今(29)日公布國內上週新增3例山陀兒颱風後本土類鼻疽病例(其中1例死亡),均位於高雄市,年齡介於 40餘歲至70餘歲,3例均具糖尿病或慢性腎病等慢性病史,發病日介於10月11至22日,其中2例無汙水淤泥接觸史,因發燒、呼吸喘等症狀就醫,均住院以抗生素治療中。死亡個案為60多歲男性,接觸史不明,10月22日因呼吸喘就醫,當日因敗血性休克、嚴重肺炎、呼吸衰竭不幸死亡。疾管署呼籲,糖尿病、肺病、肝病、腎病、癌症或免疫功能受損者等高風險族群,感染後重症機率較高,如有發燒、胸痛、咳嗽等症狀應儘速就醫,即早診斷與治療。疾管署表示,今年國內已累計101例本土類鼻疽確定病例,其中20例死亡,為歷年同期最高,本土病例以65歲以上(59例)和50-64歲(31例)為主要年齡層,分布縣市以高雄市(77例)為多,其次為臺南市(10例)、屏東縣(4例)和臺中市(4例),其中69例於凱米颱風後1個月內發病,6例於山陀兒颱風後發病。疾管署說明,類鼻疽是由類鼻疽桿菌引起,潛伏期平均為9天,短則數小時,亦可長達21天,該菌存在於土壤、水池及積水環境中,主要由皮膚傷口接觸受病原菌污染的土壤或汙水傳染,而颱風後因強風暴雨易使土壤和泥水中的類鼻疽桿菌暴露於地面並更易傳播,且常為吸入性感染,於颱風後一個月內確診個案增加。疾管署指出,依中央氣象署發布資料,預測近期康芮颱風將於10月31日至11月1日通過臺灣或鄰近海域,且不排除中心登陸臺灣的可能,受外圍環流影響可能帶來大量降雨,疾管署呼籲高風險民眾颱風天應儘量待在室內並避免開窗及建議於室內外皆佩戴口罩,避免吸入空氣中帶有病菌的塵土或水滴,並應做好個人防護措施,避免皮膚、傷口直接接觸受汙染塵土、土壤及汙水,降低感染機會。疾管署提醒,感染類鼻疽症狀表現差異極大,可能為無症狀,而常見病徵包括發燒、頭痛、局部腫痛、潰瘍、胸痛、咳嗽、咳血及淋巴結腫大,可導致皮膚膿腫、肺炎、腦炎、敗血症,需儘速以適當抗生素治療,請民眾務必留意自身健康狀況,如出現疑似症狀時,尤其高風險族群,應儘速就醫並告知汙水、汙泥相關暴露史,以及早診斷獲得妥善治療;醫師診療遇有疑似個案,應儘速評估給予抗生素治療並於24小時內通報及採檢送驗,以利衛生單位採取防治措施。

山陀兒襲台後首例死亡個案!高雄男染類鼻疽 發病住院1週亡
疾病管制署今(22)日公布國內上週新增2例山陀兒颱風後本土類鼻疽病例(其中1例死亡),均位於高雄市,其中1例70多歲男性有慢性病及汙水/淤泥接觸史,目前仍醫院住院治療中;另一例80多歲男性因有多重慢性病史,常因呼吸困難、肺炎頻繁住院,10月7日再次出現發燒、呼吸喘,就醫住院並採檢,10月13日因肺炎及自身慢性疾病不幸死亡。疾管署表示,今年國內已累計98例本土類鼻疽確定病例(18例死亡),為2001年以來同期最高,98例本土病例以65歲以上(57例)和50-64歲(31例)為主要年齡層,分布縣市以高雄市74例為多,其次為臺南市10例)屏東縣4例和臺中市4例,其中69例於凱米颱風後1個月內發病,3例於山陀兒颱風後發病。疾管署指出,颱風過後為類鼻疽疫情高峰,1個月內仍有機會出現個案,且近期持續有颱風生成,外圍環流可能帶來大量降雨,民眾颱風天應儘量待在室內並避免開窗及建議於室內外皆佩戴口罩,避免吸入空氣中帶有病菌的塵土或水滴,並應做好其他個人防護措施,避免皮膚、傷口直接接觸受汙染塵土、土壤及汙水,降低感染機會。疾管署說明,類鼻疽是由類鼻疽桿菌引起,潛伏期平均為9天,短則數小時,亦可長達21天,該菌存在於土壤、水池及積水環境中,主要由皮膚傷口接觸受病原菌污染的土壤或汙水傳染,而颱風後因強風暴雨易使土壤和泥水中的類鼻疽桿菌暴露於地面並更易傳播,且常為吸入性感染,於颱風後一個月內確診個案增加。疾管署提醒,感染類鼻疽症狀表現差異極大,可能為無症狀,而常見病徵包括發燒、頭痛、局部腫痛、潰瘍、胸痛、咳嗽、咳血及淋巴結腫大,可導致皮膚膿腫、肺炎、腦炎、敗血症,需儘速以適當抗生素治療,請民眾務必留意自身健康狀況,如出現疑似症狀時,尤其高風險族群,應儘速就醫並告知汙水、汙泥相關暴露史,以及早診斷獲得妥善治療;醫師診療遇有疑似個案,應儘速評估給予抗生素治療並於24小時內通報及採檢送驗,以利衛生單位採取防治措施。

山陀兒襲台後首例類鼻疽!高雄男接觸汙水 呼吸困難、四肢無力住院
疾病管制署(下稱疾管署)今(15日)公布國內上週新增1例山陀兒颱風後本土類鼻疽病例,為高雄市60多歲男性,具慢性病史及汙水、汙泥暴露史,因發燒、呼吸困難、四肢無力等症狀就醫,目前住院治療中。疾管署呼籲,糖尿病、肺病、肝病、腎病、癌症或免疫功能受損者等高風險族群,重症機率較高,如有發燒、胸痛、咳嗽等症狀請儘速就醫,即早診斷與治療。疾管署表示,今年國內已累計96例本土類鼻疽確定病例(17例死亡),為2001年以來同期最高,96例本土病例以65歲以上(55例)和50-64歲(31例)為主要年齡層,分布縣市以高雄市(72例)、臺南市(10例)、臺中市(4例)和屏東縣(4例)為多,其中69例於凱米颱風後1個月內發病。疾管署說明,類鼻疽是由類鼻疽桿菌引起,潛伏期平均為9天,短則數小時,亦可長達21天,該菌存在於土壤、水池及積水環境中,主要由皮膚傷口接觸受病原菌污染的土壤或汙水傳染,而颱風後因強風暴雨易使土壤和泥水中的類鼻疽桿菌暴露於地面並更易傳播,且常為吸入性感染,於颱風後一個月內確診個案增加。疾管署指出,感染類鼻疽症狀表現差異極大,可能為無症狀,而常見病徵包括發燒、頭痛、局部腫痛、潰瘍、胸痛、咳嗽、咳血及淋巴結腫大,可導致皮膚膿腫、肺炎、腦炎、敗血症,需儘速以適當抗生素治療,提醒民眾須留意自身健康狀況,如有疑似症狀應儘速就醫治療,同時籲請醫師提高警覺,注意類鼻疽疑似個案之通報與診治。疾管署強調,颱風過後為類鼻疽疫情高峰,民眾應做好個人防護措施,避免皮膚、傷口直接接觸或吸入受汙染塵土、土壤及汙水,降低感染機會。如出現疑似症狀時,尤其高風險族群,應儘速就醫並告知汙水、汙泥相關暴露史,以及早診斷獲得妥善治療;醫師診療遇有疑似個案,應儘速評估給予抗生素治療並於24小時內通報及採檢送驗,以利衛生單位採取防治措施。

山陀兒帶來豪雨…恐再掀起「類鼻疽」疫情 7月凱米颱風後已釀13死
颱風「山陀兒」目前已減弱為熱帶性低氣壓,但在侵襲台灣期間,仍讓多地區出現積水、淹水的情況。對此,疾管署發言人羅一鈞先前就提醒,這次「山陀兒」颱風因為滯留期長,加上豪雨影響,很可能再度引起類鼻疽疫情。羅一鈞表示,今年7月下旬「凱米颱風」襲台後,當時累計了80例本土類鼻疽病例,其中13例死亡,超越2005年海棠颱風42例的最高紀錄;值得注意的是,類鼻疽潛伏期通常為2至4周,而凱米颱風過後的80例個案中,便有69例均是在颱風後1個月內發病。疾管署指出,颱風導致多地出現積水或淹水情況,民眾易因接觸污水、污泥或環境積水孳生病媒蚊,而造成感染鉤端螺旋體病、類鼻疽、登革熱及腸道傳染病等風險,籲請民眾於颱風期間及颱風過後,如需清理家園或外出時務必落實防疫措施,包括穿著雨鞋、防水手套和口罩,避免刺傷或割傷,以保障自身及家人健康安全。疾管署進一步說明,引起類鼻疽的類鼻疽桿菌存在於土壤、水池及積水環境中,主要由皮膚傷口接觸受病原菌污染的土壤或汙水傳染,而颱風後因強風暴雨易使土壤和泥水中的類鼻疽桿菌暴露於地面並更易傳播,常為吸入性感染且慢性病患感染後重症機率較高,因此颱風天應儘量待在室內,並避免開窗,建議於室內外皆佩戴口罩,避免吸入空氣中帶有病菌的塵土或水滴。颱風導致多地區積水、淹水,民眾應慎防類鼻疽。(圖/翻攝自臉書/疾病管制署 - 1922防疫達人)疾管署提醒,類鼻疽常見病徵包括發燒、頭痛、局部腫痛、潰瘍、胸痛、咳嗽、咳血及淋巴結腫大,可導致皮膚膿腫、肺炎、腦炎、敗血症,需儘速以適當抗生素治療,請留意自身健康狀況,有疑似症狀儘速就醫治療,同時籲請醫師提高警覺,如遇有疑似個案,應詢問接觸史、受災/受傷情形、汙水暴露史等,並加強疑似個案之通報與診治。另外,國際上報告類鼻疽死亡率達40到75%,國內統計近5年類鼻疽致死率則為4.5%。其中,抵抗力較差的民眾,包含糖尿病、外傷者,應避免暴露於受污染的泥土或水中,皮膚有傷口者若接觸到受污染的水或土壤,應儘快以水沖洗並就醫。

颱風後「類鼻疽」疫情恐升溫 衛福部示警6類人:重症機率較高
每當颱風侵襲,台灣的類鼻疽疫情往往會隨之上升。疾管署說明,類鼻疽是由類鼻疽桿菌引起,該菌存在於土壤、水池及積水環境中,主要由皮膚傷口接觸受病原菌污染的土壤或汙水傳染,但也可經由吸入受污染的塵土、土壤或水滴感染;而颱風後疫情常為吸入性感染,於颱風後一個月內確診個案增加。衛福部曾在官網指出,類鼻疽是由「類鼻疽桿菌」引起的細菌感染,此致病菌以腐生之方式,存在於特定的土壤或水中,許多不同的動物均可能被感染,包括羊、馬、猪、猴、囓齒類、鳥類等。主要的傳染途徑是由於皮膚傷口接觸到受病原菌污染的土壤或水而引起感染,但也可能經由吸入、食入受污染的土壤或水,或吸入受污染的塵土而受感染的情形,一般情形下,並不會由人直接傳染給人。 疾管署說明,類鼻疽菌本身對多種抗生素都有抗藥性,即使在實驗室細菌培養有效的抗生素使用在臨床上也不一定有效。目前一般認為急性期需要用針劑的第三代頭孢子素(ceftazidime),視臨床情況使用 2~4 週。急性期治療後還必須使用長期20週的維持療法(maintenance treatment ),以避免復發,目前一般認為有效的處方為合併的抗生素療法(如:Chloramphenicol、doxycycline及trimethoprim/Sulfamethoxazole)。 疾管署進一步指出,類鼻疽症狀表現差異極大,可能為無症狀,常見的病徵包括發燒、頭痛、局部腫痛、潰瘍、胸痛、咳嗽、咳血及淋巴結腫大,可導致皮膚膿腫、肺炎、腦炎、敗血症,需儘速以適當抗生素治療。國際上報告類鼻疽死亡率可達40-75%,國內統計近五年類鼻疽致死率則為4.5%,其中糖尿病、肺病、肝病、腎病、癌症或免疫功能受損者等高風險族群,重症機率較高,如有發燒、胸痛、咳嗽等症狀請儘速就醫,即早診斷與治療。疾管署強調,颱風過後為類鼻疽疫情高峰,民眾應做好個人防護措施,避免皮膚、傷口直接接觸或吸入受汙染塵土、土壤及汙水,降低感染機會。如出現疑似症狀時,尤其高風險族群,應儘速就醫並告知汙水、汙泥相關暴露史,以獲得妥善治療。
男子患下咽癌!治療後突吞嚥困難 「正子檢查」成功揪主因救回一命
57歲陳先生罹患下咽癌第二期,歷經手術、多次輔助化療和放射治療,近期因為吞嚥困難達一週以上,到醫院就診。經鼻咽喉鏡檢查未見異常,電腦斷層(CT)亦僅顯示先前治療後的變化。透過氟-18去氧葡萄糖正子掃描 (FDG PET/CT scan) 卻發現有可能是致命的頸椎感染,因此立刻安排至急診,並接受磁振造影(MRI)檢查,確認為頸椎骨髓炎伴硬膜外膿瘍。由於陳先生接受正子檢查當天病情即迅速惡化,合併有肢體無力症狀,因此緊急接受減壓和引流手術,在術後以静脈抗生素治療,四個月後順利出院。化放療引起頸椎骨髓炎 罕見卻恐急速惡化仁愛長庚合作聯盟醫院正子中心黃玉兒主任表示,雖然化放療引起的頸椎骨髓炎和硬膜外膿瘍相當罕見,但病情可能迅速惡化,甚至造成致命後果。CT上觀察到椎管內有氣體是一項重要的放射線影像發現,相關的感染,例如椎骨骨髓炎、壞死性筋膜炎或氣體形成性硬膜外膿腫,可能危及生命。早期發現並及時治療對於防止嚴重的神經功能障礙(包括:四肢癱瘓和呼吸衰竭)非常重要。然而,由於症狀缺乏特異性,脊椎感染的診斷延遲仍是一個關鍵問題,通常導致預後不良。最近的研究發現,正子檢查在診斷脊椎感染方面表現出與MRI相當的高靈敏度和特異性。「正子掃描儀」雙機一體 更精確找出病變所在黃玉兒指出,目前正子掃描儀大多為雙機一體的高科技影像儀器,結合兩種掃描-PET scan及低劑量CT scan,前者提供細胞代謝的分子影像,後者則協助定位病灶的正確解剖位置,PET/CT scan同時結合了兩者優點,可以更精確地找出病變所在。陳先生的病例,結合病史和臨床症狀,並將正子攝取病灶與CT的發現結合起來,早期識別危急的頸椎感染,解除致命危機。

本土再添6例!凱米颱風過後「類鼻疽暴增53例」疫情重災區曝
類鼻疽疫情持續升溫!衛福部疾病管制署今(27日)公布,國內上周新增6例確診本土病例,截至目前已累計60例個案、7例死亡,其中感染類鼻疽最嚴重縣市為高雄市41人。疾管署今天表示,我國上周新增6例本土類鼻疽病例,今年已累計60例確診個案,創下自2006年以來同期新高紀錄,其中53例為凱米颱風過後的確診個案,病例分布縣市為,高雄市41例、台南市6例、台中市3例、屏東縣2例、嘉義縣1例。疾管署指出,上周新增的6例個案均居住在高雄市,年齡介於50多歲至70多歲之間,且都有慢性疾病病史,其中1例有汙水、土壤等相關環境暴露史,目前6人皆收治於一般病房治療中。對此,疾管署說明,類鼻疽桿菌存在於土壤、水池及積水環境中,主要由皮膚傷口接觸受病原菌污染的土壤或汙水傳染,而颱風後因強風暴雨易使土壤和泥水中的類鼻疽桿菌暴露於地面並更易傳播,且常為吸入性感染,造成颱風後一個月內確診個案增加,提醒民眾感染類鼻疽的常見病徵包括發燒、頭痛、局部腫痛、潰瘍、胸痛、咳嗽、咳血及淋巴結腫大,嚴重甚至恐導致皮膚膿腫、肺炎、腦炎、敗血症,應儘速就醫治療,並告知醫師有汙水、汙泥相關暴露史。

陸婦吃冰西瓜昏迷命危…元凶是「冰箱殺手」 零下20度仍可活1年
大熱天吃西瓜很享受,但也要注意食安問題。中國有一名60多歲婦人,吃了放置多天的冰西瓜,沒想到出現高燒不退的情況,還逐漸陷入昏迷,最後被送到加護病房救治,原來是罹患非常嚴重的李斯特菌症。據《潮新聞》報導,婦人患有糖尿病等基礎疾病,但身體狀況還行,近日卻莫名其妙發高燒,並出現眩暈和行走不穩的狀況,起初以為是普通的感冒,但病情直轉直下,被送到醫院救治。婦人入院時發高燒、眼球活動障礙、面癱,處於昏迷狀態,醫師推測問題出在顱內,於是做了一系列檢查,結果發現婦人顱內被單核細胞增生性李斯特菌攻陷,出現腦膿腫。一般情況下,這類細菌常常出現在冰箱裡,追問下才得知,婦人發病前一周,吃了幾塊冰在冰箱好幾天的西瓜,不久就出現一系列嚴重症狀。醫師進行抗生素治療,婦人狀況才逐漸穩定。(圖/翻攝自潮新聞)蔡曉峰醫生分析,這些西瓜可能已被李斯特菌污染,但出現腦膿腫還是比較少見的。針對病情,選擇有效抗生素進行治療,婦人的體溫才逐漸回穩,意識也好轉,目前已轉入普通病房。冷凍和冷藏雖然不利細菌的生長,但還是有些嗜冷生物能在這樣的環境生長繁殖,李斯特菌就是一種,不管有氧氣或無氧氣都能生存,70℃高溫下5分鐘才能被殺滅,在-20℃的低溫下可存活1年。家中冰箱的冷藏溫度通常在3~10℃之間,冷凍溫度在-4℃~-24℃,因此李斯特菌常常潛伏於冰箱中,容易造成多種食物污染。據悉,李斯特菌進入人體後,是否誘病和細菌數量及宿主年齡、免疫狀態有關。易感染者多為新生兒、孕婦、40歲以上的成人,還有免疫功能缺陷者,不過儘管如此,年輕人也不能掉以輕心。
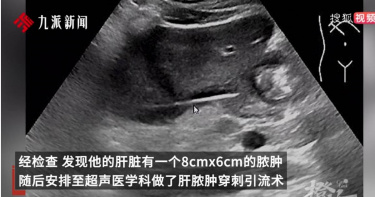
陸男高燒3週不退 醫師傻眼:你肝臟裡插了支牙籤
近日,中國杭州一名男子因為高燒多日不退就醫,檢查後發現肝臟裡有顆膿腫,害他得了膿毒血症。醫生深入追查下發現,這顆長在男子肝臟上的膿腫,竟然是因為一支牙籤「插」進了他的肝臟所造成。最終透過手術取出男子體內的牙籤,他才終於恢復了健康。據中國杭州《每日商報》報導,一名家住杭州的高姓男子日前突然發起了高燒,而且一燒就長達3個禮拜,體溫更是飆高到39度,還時常伴隨著上腹部疼痛。高男到杭州師範大學附屬醫院就診,檢查後發現他的狀況是「膿毒血症」。進一步的檢查後發現,他的肝臟上竟然有一個8x6公分的膿腫。醫生替他做了肝膿腫穿刺引流術,將膿液放掉後,才發現在他肝臟膿腫處插了一根牙籤。經過醫療團隊的詳細詢問,高姓男子才回想起來,此前某次飯局上喝得大醉,醒來後就感覺肚子不適。可能是那次喝醉後,習慣性拿牙籤剔牙,卻神智不清的牙籤吞下。杭州師範大學附屬醫院的醫師推斷,可能是那次高姓男子誤吞了牙籤,牙籤進入了胃後又穿透了胃壁,插進肝臟從而形成了肝膿腫。當膿腫消退後,被膿液包裹著的牙籤自然就顯現出來了。之後,高姓男子接受了腹腔鏡下肝部分切除術加異物去除術,終於把體內的牙籤取出,在經過幾天的護理,終於順利出院。肝膿腫是細菌、溶組織阿米巴原蟲、真菌等微生物引起的肝臟化膿性病變,若不積極治療,死亡率可高達10%至30%。高先生吞入的牙籤刺破胃壁,導致消化道細菌的移位,從而導致肝臟膿腫。杭州師範大學附屬醫院醫療團隊提醒:在進食時要細嚼慢嚥,特別是在飲酒後也要注意,有些人喜歡叼著東西或用牙籤清理牙齒,這些尖銳的物體一旦掉進肚子,如果不能順利排除,就會造成胃腸道穿孔,甚至危及生命。此外,若意外吞服異物,應保持冷靜,盡速就醫,以免因為延誤治療對身體造成更大傷害。

颱風後類鼻疽迎高峰再增30例「高雄最多」 已釀3死!
颱風過後為類鼻疽疫情高峰,疾病管制署表示,2024年國內已累計37例本土類鼻疽確定病例,為2006年以來同期最高,其中30例為颱風後確診個案,居住地分布為高雄市23例、台南市4例、台中市2例、嘉義縣1例,且其中包含3例死亡個案。疾管署13日公布國內上周新增19例本土類鼻疽病例,其中包含3例死亡個案,分別為高雄市15例、台南市及台中市各2例,年齡介於20多歲至90多歲,發病日介於7月24日至8月7日,其中17例具有慢性病史,7例有汙水、土壤等相關環境暴露史。而死亡個案為50多歲女性、80多歲女性及60多歲男性,均具慢性病史,因類鼻疽併發肺炎或敗血性休克死亡。其餘新確診個案14例仍住院中、其中2例於加護病房治療。疾管署呼籲糖尿病、肺病、肝病、腎病、癌症或免疫功能受損者等高風險族群,重症機率較高,如有發燒、胸痛、咳嗽等症狀請儘速就醫,即早診斷與治療。疾管署表示,依據監測資料顯示,2024年國內已累計37例本土類鼻疽確定病例,為2006年以來同期最高,其中30例為凱米颱風後確診個案,居住地分布為高雄市23例、台南市4例、台中市2例、嘉義縣1例。疾管署說明,類鼻疽是由類鼻疽桿菌引起,該菌存在於土壤、水池及積水環境中,主要由皮膚傷口接觸受病原菌污染的土壤或汙水傳染,而颱風後因強風暴雨易使土壤和泥水中的類鼻疽桿菌暴露於地面並更易傳播,且常為吸入性感染,造成颱風後一個月內確診個案增加。而類鼻疽潛伏期通常為2至4周,短則數小時,亦可長達21天,因此近期仍持續會有個案出現。此外,類鼻疽症狀表現差異極大,可能為無症狀,常見的病徵包括發燒、頭痛、局部腫痛、潰瘍、胸痛、咳嗽、咳血及淋巴結腫大,可導致皮膚膿腫、肺炎、腦炎、敗血症,需儘速以適當抗生素治療,提醒民眾須留意自身健康狀況,有疑似症狀儘速就醫治療,同時籲請醫師提高警覺,注意類鼻疽疑似個案之通報與診治。疾管署強調,颱風過後為類鼻疽疫情高峰,民眾應做好個人防護措施,避免皮膚、傷口直接接觸或吸入受汙染塵土、土壤及汙水,降低感染機會。如出現疑似症狀時,尤其高風險族群,應儘速就醫並告知汙水、汙泥相關暴露史,以及早診斷獲得妥善治療;醫師診療遇有疑似個案,應儘速評估給予抗生素治療並於72小時內通報及採檢送驗,以利衛生單位採取防治措施。

高雄新增6例「類鼻疽」確診個案 1人重症入住ICU治療中
凱米颱風襲台帶來強風豪雨,而在凱米颱風走後,南部縣市也陸續傳出有民眾感染「類鼻疽」的消息,高雄市衛生局於今(9日)指出,6日至8日共新增6例類鼻疽確診個案,截至目前,累計13例住院治療中,其中1例重症收治加護病房、1例已出院返家。高雄市衛生局表示,6日至8日期間新增6例類鼻疽確診病例,年度累計達19例,而新增病例中楠梓區有3例,梓官區2例,鳳山區1例,截至目前,已有13例患者正在住院接受治療,其中1例重症患者在加護病房接受治療,另有1例已出院返家。這6例確診病例的年齡介於52歲至95歲之間,發病日期在7月24日至8月3日之間,症狀包括發燒、全身虛弱、鼻塞、咳嗽、呼吸急促及呼吸困難等,除1名50多歲男性患者無慢性病史外,其他病例均合併有糖尿病、高血壓、心血管疾病或癌症等慢性疾病。疾管署也曾公告指出,類鼻疽是由類鼻疽桿菌引起,該菌存在於土壤、水池及積水環境中,主要由皮膚傷口接觸受病原菌污染的土壤或汙水傳染,但也可經由吸入受污染的塵土、土壤或水滴感染;而颱風後疫情常為吸入性感染,於颱風後一個月內確診個案增加。疾管署進一步表示,類鼻疽症狀表現差異極大,可能為無症狀,常見的病徵包括發燒、頭痛、局部腫痛、潰瘍、胸痛、咳嗽、咳血及淋巴結腫大,可導致皮膚膿腫、肺炎、腦炎、敗血症,需儘速以適當抗生素治療。國際上報告類鼻疽死亡率可達40-75%,國內統計近五年類鼻疽致死率則為4.5%。其中糖尿病、肺病、肝病、腎病、癌症或免疫功能受損者等高風險族群,重症機率較高,如有發燒、胸痛、咳嗽等症狀請儘速就醫,即早診斷與治療。疾管署強調,颱風過後為類鼻疽疫情高峰,民眾應做好個人防護措施,避免皮膚、傷口直接接觸或吸入受汙染塵土、土壤及汙水,降低感染機會。如出現疑似症狀時,尤其高風險族群,應儘速就醫並告知汙水、汙泥相關暴露史,以獲得妥善治療;醫師診療遇有疑似個案,應於72小時內通報及採檢送驗,以利衛生單位採取防治措施。
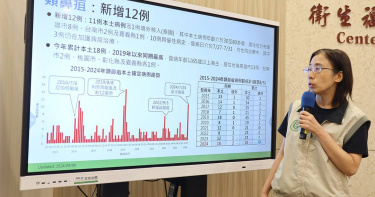
颱風效應!單周爆11例本土類鼻疽 5年同期最多「確診高峰才要來」
疾管署今(6)日表示,凱米颱風襲臺帶來強風豪雨,颱風過後國內已確診11例本土類鼻疽病例,均發生於南部縣市,分別為高雄市8例、臺南市2例及嘉義縣1例,年齡介於30多歲至80多歲,其中10位有慢性病史,另1例有酗酒史。目前個案皆住院中,其中3例仍在加護病房治療。疾管署副署長羅一鈞表示,類鼻疽最常於颱風後2到4周發病,預估至8月下旬均為確診高峰,今再度發醫界通函提醒醫師注意類鼻疽診治。依據疾管署監測資料顯示,今年國內已累計18例本土類鼻疽確定病例,為五年(2019年)以來同期最高,個案發病年齡以65歲以上年齡層為主,居住地分布為高雄市13例、台南市2例、桃園市、彰化縣及嘉義縣各1例。疾管署說明,類鼻疽是由類鼻疽桿菌引起,該菌存在於土壤、水池及積水環境中,主要由皮膚傷口接觸受病原菌污染的土壤或汙水傳染,但也可經由吸入受污染的塵土、土壤或水滴感染;而颱風後疫情常為吸入性感染,於颱風後一個月內確診個案增加。疾管署進一步指出,類鼻疽症狀表現差異極大,可能為無症狀,常見的病徵包括發燒、頭痛、局部腫痛、潰瘍、胸痛、咳嗽、咳血及淋巴結腫大,可導致皮膚膿腫、肺炎、腦炎、敗血症,需儘速以適當抗生素治療。國際上報告類鼻疽死亡率可達40-75%,國內統計近五年類鼻疽致死率則為4.5%。其中糖尿病、肺病、肝病、腎病、癌症或免疫功能受損者等高風險族群,重症機率較高,如有發燒、胸痛、咳嗽等症狀請儘速就醫,即早診斷與治療。疾管署強調,颱風過後為類鼻疽疫情高峰,民眾應做好個人防護措施,避免皮膚、傷口直接接觸或吸入受汙染塵土、土壤及汙水,降低感染機會。如出現疑似症狀時,尤其高風險族群,應儘速就醫並告知汙水、汙泥相關暴露史,以獲得妥善治療;醫師診療遇有疑似個案,應於72小時內通報及採檢送驗,以利衛生單位採取防治措施。

颱風後「類鼻疽」升溫!單週增11例都在南部 疾管署再發醫界通函
疾病管制署(下稱疾管署)今(6日)表示,凱米颱風襲臺帶來強風豪雨,颱風過後國內已確診11例本土類鼻疽病例,均發生於南部縣市,分別為高雄市8例、臺南市2例及嘉義縣1例,年齡介於30多歲至80多歲,其中10位有慢性病史,另1例有酗酒史。目前個案皆住院中,其中3例仍在加護病房治療。因類鼻疽疫情常伴隨颱風侵襲後發生,疾管署今日再度發布致醫界通函,籲請醫師提高警覺,注意類鼻疽疑似個案之通報與診治。依據疾管署監測資料顯示,今年國內已累計18例本土類鼻疽確定病例,為5年以來同期最高,個案發病年齡以65歲以上年齡層為主,居住地分布為高雄市13例、台南市2例、桃園市、彰化縣及嘉義縣各1例。疾管署說明,類鼻疽是由類鼻疽桿菌引起,該菌存在於土壤、水池及積水環境中,主要由皮膚傷口接觸受病原菌污染的土壤或汙水傳染,但也可經由吸入受污染的塵土、土壤或水滴感染;而颱風後疫情常為吸入性感染,於颱風後一個月內確診個案增加。疾管署進一步指出,類鼻疽症狀表現差異極大,可能為無症狀,常見的病徵包括發燒、頭痛、局部腫痛、潰瘍、胸痛、咳嗽、咳血及淋巴結腫大,可導致皮膚膿腫、肺炎、腦炎、敗血症,需儘速以適當抗生素治療。國際上報告類鼻疽死亡率可達40-75%,國內統計近5年類鼻疽致死率則為4.5%。其中糖尿病、肺病、肝病、腎病、癌症或免疫功能受損者等高風險族群,重症機率較高,如有發燒、胸痛、咳嗽等症狀請儘速就醫,即早診斷與治療。疾管署強調,颱風過後為類鼻疽疫情高峰,民眾應做好個人防護措施,避免皮膚、傷口直接接觸或吸入受汙染塵土、土壤及汙水,降低感染機會。如出現疑似症狀時,尤其高風險族群,應儘速就醫並告知汙水、汙泥相關暴露史,以獲得妥善治療;醫師診療遇有疑似個案,應於72小時內通報及採檢送驗,以利衛生單位採取防治措施。

吃完麻辣鍋喉嚨劇痛!26歲OL隔日倒地死亡 醫生:她是窒息而死
中國有名26歲女子日前下班跟同事吃麻辣鍋慶生,回家後覺得喉嚨痛,吞服止痛藥、消炎藥也不見好轉。次日一早狀況急遽惡化,女子趕緊請假就醫,但到院後僅10分鐘就倒地不治。醫師根據女子生前症狀推測,她竟是被活活悶死的。中國醫療網紅「Drx說」日前在微博分享病例個案,表示這名女子吃完麻辣鍋回家,睡前發現喉嚨有點痛,但以為是火鍋太辣導致,沒有重視。沒想到,隔天女子病況加劇,不僅喉嚨更痛,甚至出現吞嚥困難、呼吸不順等症狀,但她以為感冒惡化,吞服幾顆消炎藥就去上班。然而,當她抵達辦公室,咽喉痛不僅沒有減緩,還出現憋氣感、畏寒等情況,她連忙請假到醫院求助,沒想到在診間門前,意識已經開始模糊,接著大口呼氣後倒地不起。經過醫師搶救,仍然不幸身亡。事後醫師綜合女子先前的症狀,加上檢查後發現,女子會厭充血腫脹,堵塞聲門,因此研判女子是「急性會厭炎」送命。「Drx說」指出,患者可能是前一天晚上吃火鍋時,因為高溫和辛辣刺激,導致會厭發炎、水腫,又受到冷飲刺激,導致病況惡化,該種情況與普通的咽喉發炎、疼痛類似,因此可能被患者輕忽。醫師表示,會厭位於舌根後方,進食時食物會經過咀嚼形成球狀,此時會厭自動關閉,防止食物進入肺部。但要是會厭發炎,就可能堵塞呼吸道,就會導致呼吸困難。急性會厭炎的病情進展十分迅速,一旦發病後沒有及時診療,可在極短時間內窒息,因此死亡率較高。會厭發炎可能堵塞呼吸道,導致呼吸困難。一旦發病後沒有及時診療,可在極短時間內窒息死亡率。(圖/翻攝微博/Drx說)台北市立聯合醫院官網指出,會厭軟骨位於聲帶氣管上方,若細菌、病毒感染,外傷、咽喉局部刺激,急性過敏,都可能會引起會厭發炎,一旦化膿腫脹造成上呼吸道阻塞,就有危及生命的可能,造成會厭急性發炎的細菌,以B型嗜血流感桿菌最為常見,一開始幾乎都是以咽喉吞嚥疼痛來表現,有的伴隨發燒、甚至出現聲音沙啞、呼吸喘鳴聲、無法平躺呼吸及胸悶、流口水,病程進展迅速,快者幾小時內就會窒息死亡。
長針眼警訊「3類人小心」 醫曝快速痊癒妙招
不少人都有長針眼的經驗,正式名稱為「麥粒腫」(Hordeolum),是一種急性瞼腺炎,雖然不是嚴重疾病,但可能會影響外表。醫師便說明,長針眼期間的照顧方式,並點名3類人是高機率族群。家醫科醫師陳宥達在臉書粉專指出,針眼是出現在睫毛毛囊處的膿腫,通常與皮脂腺堵塞、以及金黃色葡萄球菌感染有關,症狀可能包括眼瞼(眼皮)邊緣、眼睫毛下方有引起疼痛的紅腫顆粒,有時候會整個眼皮腫起來、紅腫處中心通常會有小小的化膿點、眼睛有異物感、眨眼時覺得有刮擦感、眼睛對光敏感、眼瞼(眼皮)邊緣有結痂、容易流淚。針眼是急性發炎,3類人特別容易感染。(示意圖/翻攝自pixabay)由於針眼是急性發炎,會有紅、腫、熱、痛之發炎症狀,輕微約3至5天內便會痊癒。治療方式為局部塗抹抗生素藥膏,熱敷可加速針眼之消褪,若膿點出現,則應切開排膿;若感染症狀嚴重,便需口服抗生素。陳宥達透露,痊癒最好的方法,是以熱敷的方式增加血液循環,讓膿腫自然排除,並暫時減少化妝品、隱形眼鏡的使用,才能降低皮脂腺阻塞感染的風險、避免鏡片變性或變質。不過,若是針眼在同一處反覆發作、或是膿腫過於嚴重,都應盡早就醫治療,避免病情惡化。至於那些人容易長針眼?陳宥達點名,過度疲勞,情緒緊張,引起內分泌失調,皮脂腺排泄不暢、油性體質,皮脂腺分泌旺盛,分泌出口容易阻塞、用不潔的手搓揉眼睛,容易感染細菌。

13cm烤肉籤吞下肚3個月 就醫已「穿破腸道」膿包狂流灰黑臭液
大陸陝西省西安市1名28歲男子3個月前和友人喝酒,竟莫名其妙地吞進了1根烤肉鐵籤,長達13公分的烤肉籤從口腔進入相對絲滑的食管,一路經過胃腔、十二指腸、小腸,居然一路綠燈來到降結腸,最後穿破腸道扎到腹壁裡,並在腹膜後形成1個大膿包,所幸經手術治療後已沒有生命危險,恢復良好。綜合陸媒報導,患者3個月前在烤肉店與朋友把酒言歡時,不慎將1根13cm的烤肉籤吞進了肚子。這根烤肉籤進入小夥肚子裡後卻十分「乖巧」,以至於他酒醒後並沒有感覺到不適。就這樣,烤肉籤從口腔進入相對絲滑的食管,一路經過胃腔、十二指腸、小腸,居然一路綠燈來到降結腸。半月前,患者出現左下肢疼痛,以大腿疼痛為主,影響了日常活動,左下肢活動受限,無法獨立行走,於是來到醫院急診應急中心(大差市院區)就診。在完善腹部CT後發現,烤肉籤已經穿破腸道扎到腹壁裡,並在腹膜後形成了1個大膿包。普通外科曹彥丙醫師會診後,建議立即住院手術。曹彥丙副主任醫師運用腹腔鏡探查,可見乙狀結腸腸壁有金屬籤狀物。(圖/翻攝自微博)經醫生了解,患者從腹痛這1個多月以來,精神略差、飯量少、小便正常、近2天大便未解,體重降低10kg。在完善其餘術前檢查後,因膿腫蔓延至髂窩,與骨科醫師溝通病情後商議,同時做好同期或二期行髂窩膿腫引流相關方案。術中,曹彥丙副主任醫師運用腹腔鏡探查,可見乙狀結腸腸壁有金屬籤狀物,從腸壁穿出刺入左側腹膜內,醫生用分離鉗經腸壁破口完整取出異物,清洗後為1根長約13cm金屬籤狀物。烤肉籤取出後,醫生又從側腹膜最飽滿處打開腹膜處理膿包,只見灰黑色膿液約180ml,且散發著惡臭。在充分打開膿腔,吸盡膿液,並用生理鹽水沖洗膿腔後,於盆腔、腹膜後膿腔向內及向下分別放置引流管1根,術中出血100ml,手術用時2小時40分鐘。術後第2天,患者腿疼症狀明顯緩解,可自主下地。在給予輸血及抗感染、營養支持治療後,第16天出院回家休養。

5000條寄生蟲入侵男童大腦 專家警告5食物「不宜生吃」:蔬菜也在內
中國湖南一名男童罹患怪病,連走路都有困難,父母帶去醫院檢查,沒想到X光診斷結果顯示,男童體內長滿寄生蟲,保守估計有5000條之多,其中一部分已經入侵身體器官、腦部、胸腔和腹腔,追問才知男童生吃帶有肺吸蟲卵的螃蟹所致。因此,各種食物在食用前,最好充分烹調,確保有害細菌和寄生蟲被殺死,以免帶來健康隱患。根據《新浪新聞》報導,每年因為生吃魚、蝦、螃蟹、海螺等海鮮,導致寄生蟲感染的人不在少數,結果吃進醫院,後果一個比一個嚴重,專家便列出是不宜生吃的食物,必須徹底洗淨煮熟,否則一不留神,就可能把寄生蟲吃進肚裡。生食海鮮容易感染寄生蟲。(示意圖/翻攝自pixabay)1.肉類蝦、蟹、淡水魚、海魚、田螺,生吃或未完全煮熟,很容易感染各種寄生蟲。2.蔬菜主要是水生蔬菜,包括茭白、菱角、水芹菜、蓮藕、荸薺,要洗乾凈煮熟吃,生吃清爽但是危險,因為水生植物中可能寄生薑片蟲,感染嚴重會引起腹痛、腹瀉、臉部和身體水腫、吸收障礙、營養不良等問題,若小孩感染可能會導致發育不良,嚴重恐怕會衰竭、虛脫而亡。3.醉蟹醉蝦所謂「醉蝦」、「醉蟹」,實際上就是生吃蝦蟹,雖然味道鮮美,但蝦蟹體內寄生著大量肺吸蟲。如果吃進體內,首先會引起腹瀉、腹痛、低熱、食慾減退等症狀;若轉移到肺部,輕則引起胸痛、咳嗽、咳血,重則侵入腦部和其他器官,甚至會在體內「繁衍生息」,更嚴重還可能侵犯大腦引起腦疝,出現死亡的情況。4.生魚片、刺身異尖線蟲是一種專門寄生於海洋動物身上的寄生蟲,若吃進體內,會引起腹痛以及強烈的過敏反應,甚至穿破腸壁在腹腔內形成膿腫;吃淡水魚的生魚片,很可能感染肝吸蟲病,引起膽管炎、膽結石、肝硬化,甚至演變為肝癌。5.螺肉田螺很容易感染寄生蟲,若進入人體後,會在人體各個器官間遊走,侵襲人的中樞神經、肺部、眼部等,造成腦膜炎、視力損傷甚至失明。至於田螺的兄弟「福壽螺」不管有沒有煮熟,都不建議食用,因為一隻福壽螺體內有多達6000條寄生蟲,在烹飪過程中,也可能出現體內寄生蟲較為頑強的現象。此外,福壽螺賴以生存的生水也不能飲用。報導提到,最重要的就是「不要生吃」,不管是什麼食物,徹底煮熟再吃基本沒什麼問題。而平常也不要喝生水,家中的砧板抹布也最好分開使用,生肉熟肉分開切,一定要警惕「病從口入」。