神經內科門診
」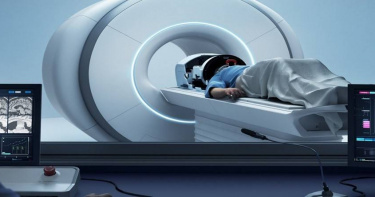
原發性顫抖「任何年齡都可能發生」 「神波刀」非侵入精準治療
67歲馬女士罹患帕金森氏症,108年起於臺北榮總神經內科門診定期追蹤,藥物治療雖症狀有所改善,但右手及腿部顫抖,面部表情僵硬導致說話變慢,手腳顫抖或僵硬造成寫字或如廁困難,無法正常生活。經縝密的術前評估,於去年5月接受神波刀治療,術後右手及腿部震顫立即獲得改善,術後1個月完全沒有顫抖的情形,術後4個月未出現顫抖情形,腿部輕微僵硬,有時候會忘記服藥但並沒有感覺異常,至112年年底追蹤,術後狀況維持良好。80歲劉先生,40多歲開始出現右手震顫,顫抖症逐漸惡化。休息時震顫會減輕,想做事時顫抖的情況更加明顯,讓他無法寫字,也很難維持日常生活。經縝密的術前評估後,劉先生於112年4月接受神波刀治療。顫抖情形顯著改善,生活品質大幅提升。術後1個月、3個月、5個月的追蹤,狀況維持良好。臺北榮總神經外科引進「神波刀」手術,以磁振導航聚焦超音波打斷顫抖神經迴路,非侵入性,不需開顱、無需麻醉,成功治療「原發性顫抖症」及「帕金森氏症」患者,未來可望用於癲癇、肌張力不全、強迫症等治療,為神經疾病患者一大福音。有些人雖四肢健全,卻因原發性顫抖症或帕金森氏症而不能獨立生活,連夾菜、倒水、擠牙膏、刷牙等日常基本動作都很困難,更遑論工作,不但難以維持生計,更影響自我的社交活動與心理健康。臺北榮總神經外科李政家醫師表示,臺灣約有40萬人罹患原發性顫抖症,比帕金森氏症還要常見,原發性顫抖是因為神經退化,造成身體不同部位持續性顫抖,老年人最常見,也可能發生在任何年齡。有逾半數原發性顫抖病人有家族遺傳病史,目前預估國內約有40萬人有此困擾,其中約10萬人的症狀嚴重影響日常生活,除了寫字無法準確握筆,拿杯子卻把水灑出來,連穿衣、簽名都成挑戰。李政家醫師說明,一般不論治療原發性顫抖或帕金森氏症都會先採用藥物治療,若症狀無法控制,則須進一步進行手術治療,例如丘腦切開術 (Thalamotomy)或裝置深部腦刺激器(DBS),兩者都需進行開顱手術,鑽一個小洞,以電燒專用的鈍針深入丘腦,進行燒灼或植入電刺激晶片持續電刺激,兩種手術治療成效顯著,但許多病友忌憚開腦,以及體內需安放電極後的風險而裹足不前。李政家醫師指出,相較於傳統外科侵入式手術,神波刀是一種非侵入性無創的精準治療,無須在病人腦中植入電極及電池,透過超過1000個超音波晶體聚焦能量在丘腦,加熱局部腦區使得神經壞死,打斷產生顫抖的神經迴路,過程中無須麻醉、無須打開頭骨,避免感染、腦出血等併發症,在病人清醒下進行治療,搭配MRI核磁共振導航,準確定位,並導引能量至目標的神經核一次完成,術中評估,立即達到治療效果,用來治療原發性顫抖成效顯著,提供神經疾病患者更多治療選擇,
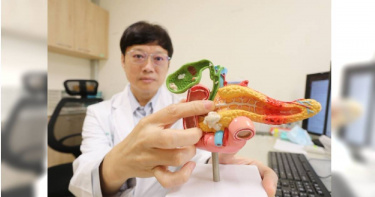
以為腦袋壞掉!婦女地上打滾、無故揍人 檢查竟發現是胰島素瘤搞鬼
一名47歲黃姓婦女,自2年前開始就出現在地上翻滾、語無倫次等詭異行為,甚至有次停等紅燈時從摩托車上自摔後,詭異的行為變本加厲,莫名毆打同事後卻一問三不知,讓家人認為黃女的腦袋壞了。而過去多次就醫後都無法找出主因,直到最近發現低血糖,醫師深入檢查後,才發現是「胰島素瘤」搞鬼,最終安排手術切除後,黃女總算恢復正常。亞洲大學附屬醫院新陳代謝科主治醫師王子源表示,黃女在發生一系列失序行為後,先被家人帶到精神科門診治療,但服藥治療4個多月,仍未見好轉。當時精神科醫師懷疑是癲癇發作,於是轉診至神經內科門診,期間安排腦波及腦部核磁共振等多項檢查,但都沒有找到異常的原因。王子源透露,直到半年前黃女到診所健康檢查抽血,才發現她的空腹血糖值竟然只有26mg/dl(正常值為70~100mg/dL),是嚴重低血糖,於是便轉介來門診尋找病因。王子源指出,因為過去曾診療過類似的病例,綜合先前異常舉止及自發現低血糖,當下懷疑可能是患有罕見的「胰島素瘤」,立刻安排黃女住院檢查。果然經過醫師一系列檢查,在黃女胰臟的頭部,發現一顆約1.4公分的腫瘤,最終經過手術切除後,確認是「胰島素瘤」。而黃女在術後血糖逐漸恢復正常,脫序行為也不再發生。王子源提醒,患者無法在患病初期就立即診斷並確認疾病,往往要等到病患出現意識障礙、昏倒,發現低血糖,才會轉診至新陳代謝科,經過各類檢查抽絲剝繭後,才找到真正病因。因此剛開始常被誤診為精神疾病或癲癇發作,錯過治療時間。王子源更指出,胰島素瘤幾乎都是良性的,僅須手術切除腫瘤即可,少數病患也可以用藥物控制,建議民眾如有行為異常狀況,可以到新陳代謝科就醫找答案,才能及早治療、盡快恢復正常生活步調。

64歲婦人雙手顫抖「無法喝湯」 神波刀治療後徹底改善
64歲的邵大姊罹患「原發性顫抖症」數年,雙手會不自主地顫動,兩年前,手抖的情況每況愈下,發病嚴重時甚至無法好好用餐,連筷子、湯匙都拿不穩,外出聚餐時,只能靠朋友來協助,「夾菜還能靠人幫忙,但喝湯怎麼辦?」邵大姊無奈地說。另外,手抖不僅影響用餐,連基本梳洗都無法順利完成,長久下來,越來越不想出門參與社交活動,原本期盼退休後能夠沉潛花藝、園藝,但連基本的剪枝、修葉都難操作,只得被迫放棄。直到去年5月,在朋友的介紹下來到雙和醫院神經內科門診就醫,經過主治醫師柯子翔評估後,決定透過磁振導航聚焦超音波,又稱「神波刀」來改善右手顫抖症狀,而在去年12月美國食品與藥物管理局(FDA)建議神波刀得間隔九個月以上才得以完成雙側治療後,雙和醫院神經科團隊便與邵大姊討論完成雙側治療的可行性,徹底改善雙手顫抖病況。邵大姊指出,一開始左手的顫抖狀況其實是比右手還嚴重的,但想先讓慣用手恢復正常,成果符合預期以及考量到生活中左右手的使用均不可或缺,因此決定在8月底進行針對左手顫抖的神波刀治療。「雙手恢復正常,重新掌握人生的感覺真的很棒!」邵大姊開心地說。柯子翔醫師表示,原發性顫抖通常會先以藥物治療,但臨床上約有4成患者服藥效果不佳,此時則需考慮手術治療,不過外科開顱手術風險大,術後也需要較長的恢復期,屬於非侵入性的神波刀就是另一個選擇。治療過程不需麻醉,不用擔心感染、腦出血等併發症,搭配MRI核磁共振導航能一次完成,三天即可出院。雙和醫院神經外科羅偉倫醫師指出,神波刀在進行治療時,以特製頭盔聚集1024束超音波束,搭配腦部磁振造影立體定位,精準燒灼腦部深處幾毫米大小的神經,治療中可能有些許不適、包括頭痛、暈、嘔吐感,絕大多數為暫時性,後續住院時,也會使用類固醇藥物來控制治療部位之腦水腫情況,後續約2成患者有短暫頭暈、噁心、嘔吐等副作用,但大多在一至三個月內就消失,從臨床的評估來看,顫抖程度明顯降低。雙和醫院自2019年6月起啟用「神波刀」治療原發性顫抖,並於2023年8月底完成首例階段性原發性顫抖雙側治療,雙和醫院也製作「當你顫抖時會想起誰」及「消滅顫抖、左右開弓」兩部衛教影片,期待透過真實反映與邵大姊的治療心路歷程,幫助民眾認識原發性顫抖及神波刀治療過程。

長新冠讓她丟了工作! 「高壓氧治療」改善腦霧、恢復生活品質
【健康醫療網/記者王冠廷報導】31歲的楊小姐,去年9月確診新冠肺炎後,身體各方面出現不適,有長新冠現象,甚至出現嚴重腦霧,生活上常忘東忘西,精神不濟,無法完成主管交代工作,也因此被迫停職。因此求診醫院胸腔內科,確認無肺部問題後轉介至高壓氧中心治療,在排除重大腦部疾病,遂安排十次的高壓氧治療,治療結束後,楊小姐腦霧、生活品質已逐漸改善。腦霧常見注意力不集中、失眠 高壓氧治療可改善台北慈濟醫院高壓氧治療中心主任張孟宗表示,目前醫學界對於新冠肺炎引起腦霧的原因尚未定論,可以把腦霧當作是腦損傷的一種,為腦神經細胞受損或腦細胞的粒線體受損。一般來說,腦霧會有注意力不集中、短暫失憶、長期失眠、精神不濟的情況,好發族群為各年齡層確診後症狀較嚴重且有長新冠現象的人。張孟宗主任指出,高壓氧艙治療運用在染疫後出現長新冠症狀的民眾,有顯著的改善效果。前三個月為黃金治療期 高壓氧加速修復腦部損傷張孟宗主任說明,腦霧的患者,前3個月是黃金治療期,而高壓氧治療腦霧患者只能當作輔助性嘗試治療,進入密閉的高壓氧艙坐好後,戴上氧氣面罩接受1.4大氣壓力以上的氧氣治療,透過間歇性的吸入純氧,增加血漿中的氧氣含量,經由循環系統送到全身組織,提高氧氣濃度,加速修復腦部損傷,一次療程約兩個小時,建議積極治療兩個禮拜。然而,高壓氧治療常見的副作用為耳膜痛,如果沒有適時的在加壓或減壓時做哈氣、吞口水的動作,耳咽管就無法排出氣體,會造成耳膜損傷甚至破裂出血。非人人適用 需尋求醫師建議張孟宗主任提醒,確診後如果有長新冠並出現腦霧的現象,甚至影響到生活品質,建議盡快到神經內科門診尋求協助,以免延宕病情。而由於高壓氧艙治療時會加壓、減壓,因此有幽閉恐懼症、上呼吸道感染、氣胸、血胸或是其他影響到呼吸治療的患者,不適合接受高壓氧治療;若是有高血壓、鼻塞、流鼻水、鼻竇炎的現象建議待身體狀況恢復後再進行治療。
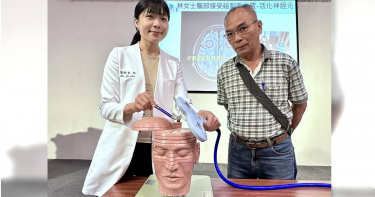
婦人罹病憂鬱「經顱磁刺激術挽救大腦」 重啟正向人生
69歲的林女士五年前出現左側肢體僵硬、顫抖,以及走路不穩、容易跌倒的狀況,家人原來以為只是老化,到中國醫藥大學附設醫院神經內科門診進行詳細檢查,竟發現林女士罹患罕見疾病-多發性系統退化症(Multiple System Atrophy;MSA)。神經部巴金森暨動作障礙科敖瑀醫師指出,多發性系統退化症是非遺傳性的多重神經系統退化疾病,屬於非典型巴金森氏病的分型:病人出現平衡失調與自主神經失調等臨床症狀,一開始往往是經常跌倒,動作緩慢、僵硬顫抖等巴金森症狀也會出現,隨著疾病進展,排尿功能常出現問題;嚴重的姿態性低血壓導致經常性的暈厥也是常造成患者困擾的症狀。敖瑀醫師進一步分析,多發性系統退化症在全世界盛行率約為每十萬人中5人,屬於罕見神經退化性疾病,平均發病年齡約在55歲上下。然而,多發性系統退化症目前有效的藥物治療卻十分有限,病人往往對於典型巴金森氏症的治療藥物反應不盡理想,甚至可能有副作用出現,導致用藥的選擇相當受限。中國醫藥大學附設醫院神經部巴金森暨動作障礙科敖瑀醫師指出,罹患神經退化性疾病的病人,往往運動功能不佳、生活品質下降,併發憂鬱症的機會遠高於一般長者族群;由於這類病人年紀較長,原本的系統性疾病(例如高血壓、糖尿病、腎功能不全等)也多,因此服用的慢性病藥物種類更為複雜。像林女士之憂鬱症狀雖然可以藥物治療,然而,過往臨床經驗常出現病人無法耐受藥物副作用、口服藥物種類太多,以及容易發生藥物交互作用的情況;相對於藥物治療,此時若能使用重複性經顱磁刺激治療,既可以改善病人林女士憂鬱症狀,又能避免上述治療困境,確實值得嘗試。敖瑀醫師指出,林女士由於神經功能退化逐漸行動不便,需以輪椅代步,受疾病影響,家屬發現林女士情緒越發低落,回診時,林女士也經常對敖瑀醫師說:「這是我(人生)最後一次來門診看妳」,常有嚴重負面、自棄的想法,且多次提到久病不堪,甚至希望能提早離開人世,全家人亦籠罩在為林女士病情難過悲傷的氣氛中。敖瑀醫師儘管盡全力調整抗憂鬱藥物,並且撫慰病人情緒,配合家屬的盡心陪伴,無奈林女士仍未見改善,甚至因情緒問題,影響其服藥的意願,以及進行復健治療的配合度。為了改善林女士的心情,也為了提升林女士以及家人的生活品質,中國醫藥大學附設醫院神經部敖瑀醫師向林女士及其丈夫建議,以重複性經顱磁刺激進行治療,希望以此種非藥物、非侵入性的神經刺激方式,改善林女士的嚴重憂鬱症狀。敖瑀醫師表示,重複性經顱磁刺激術是藉由快速改變的磁場製造電流,達到刺激腦部神經的目的,這是一個非侵入性、安全性高並少有副作用的治療技術。研究顯示,憂鬱症病人之前額葉功能較正常狀況低下,透過重複性經顱磁刺激術,能改善憂鬱症病人前額葉神經元之活性,從而達到治療目的。自2008年經美國食品藥物安全局(FDA)認可,台灣食品藥物安全局於2018年亦許可使用於治療對藥物反應不佳的憂鬱症。目前中國醫藥大學附設醫院神經部之重複性經顱磁刺激治療,每次約20至30分鐘,刺激的過程中會聽到噠噠聲以及器材風扇抽風聲,並感受到頭皮有輕輕敲擊的感覺,治療後即可返家,不影響日常作息。連續二週治療(週一至周五,共十次)後,約有半數的病人情緒改善一半以上,連續四週治療後,情緒改善的反應可能會來得更為理想。敖瑀醫師說,治療過程中醫師會隨時評估病人情緒及生理變化,以確保其安全性,敖醫師並指出,除了治療憂鬱症病患,在學術研究上,亦發現重複性經顱磁刺激能對於神經退化性疾病,例如阿茲海默氏症、巴金森氏症、腦中風後之偏癱症狀、偏頭痛、耳鳴等等,有部分正向的效果;雖暫未取得極為確切的臨床證據,但對於目前無其他確定治療的此類疾病來說,或許也是一個能嘗試的治療方向。病人林女士接受重複性經顱磁刺激術治療之後,情緒顯著改善,較不會出現負面的情緒以及自暴自棄的發言,對於復健治療、運動、以及服藥的意願大幅提高;因復健強度、日常生活中活動量提高,動作症狀也較能控制,生活品質改善,也降低了家屬照顧的困難度及壓力。在治療之前,林女士的情緒低落,與家屬及外籍看護之間常有衝突,而治療之後,感受最為深刻的就是一路陪伴林女士的丈夫,施先生。施先生表示,經顱磁刺激的效果他最能感受到,太太的言談內容跟整個人的情緒狀態,都在治療之後有所改善,是之前使用抗憂鬱劑藥物無法達到的程度。最後,敖瑀醫師呼籲,目前許多神經退化性疾病雖暫時無法治癒,但醫學的發展日新月異,除了藥物之外,還有許多其他的治療方法,如重複性經顱磁刺激術,都能以緩解病人的症狀,改善病人與家屬的生活品質,希望病人及家屬對於治療仍抱有希望及信心,讓醫師陪伴您一起勇敢面對疾病。

一個月頭痛幾天「要注意」? 醫:一昧吃止痛藥恐怕更糟糕
「頭痛不是病,痛起來要人命」,頭痛是人人都曾經歷過的症狀,由輕到重,輕者可能靠休息就得到改善,嚴重者甚至會影響到日常生活甚至失能。台南市立醫院神經內科陳柏妤醫師表示,其實偏頭痛是一種疾病,若為重度頭痛、頻繁頭痛的患者,建議及早就醫診治,別一味地自行服用止痛藥,反而使頭痛症狀更為惡化。 40歲的劉小姐,多年來深受頭痛之苦,從少女時期開始,就常經歷抽動性的頭痛,伴隨著噁心及嘔吐,嚴重至須躺在床上一整天半才能慢慢緩解。她周旋於各大診所與藥局之間,買遍各家止痛成藥;隨著止痛藥越吃越多,頭痛不見好轉,甚至有越來越頻繁發作的趨勢。在一次痛到掛急診,被轉診神經內科門診後,開始接受偏頭痛預防性用藥的治療;劉小姐發現她的頭痛次數下降了,雖然還是會發作,不過相較以往,頭痛的強度與頻率已有顯著的降低。陳柏妤醫師表示,偏頭痛是一種和血管、神經傳導物質相關的頭痛。雖然叫做「偏」頭痛,但也有可能發生在雙側,大部分患者會有噁心想吐、怕光怕吵的症狀,會讓人痛到必須停下手邊工作休息。它可能會被壓力、缺乏睡眠、天氣變化、某些特定食物(例如乳酪,起司,咖啡等)而誘發。偏頭痛的治療,初分為「急性發作時的止痛藥物」和「預防性用藥」。頭痛發作若不頻繁也未達失能程度,可先從生活型態做調整(譬如適度運動、充足睡眠、頭部保暖等等),偶爾發作時,再使用止痛藥物去緩解。若頭痛發作次數達到一週兩次以上,經醫師評估下,或許可開始吃「偏頭痛預防性用藥」;這種預防性用藥,在持續吃一段時日後,可有效下降頭痛天數,也減少急性發作時止痛藥的使用。如果頭痛天數達到一個月超過15天,可能已變成「慢性偏頭痛」,考慮用肉毒桿菌注射或抑鈣基因相關胜肽(CGRP)抑制劑來處理慢性偏頭痛。許多偏頭痛的患者,一輩子沒有服用過預防性用藥;演變成慢性偏頭痛之外,還因為一味地吃大量止痛藥,併發出「藥物過度使用之頭痛」。止痛藥到這個階段,已經變成讓頭痛惡化的幫凶,此時可能會需要安排住院戒除止痛藥,協助患者處理初期的藥物戒斷症狀,回歸正確的治療方針。陳柏妤醫師表示,偏頭痛是一種特定疾病,痛起來雖「不會」要人命,但真會讓人痛不欲生,慶幸的是,目前的醫療有許多的藥物可以用來治療偏頭痛,讓飽受偏頭痛之苦的患者,有機會大幅改善生活品質,回歸正常的生活。