李政家醫師
」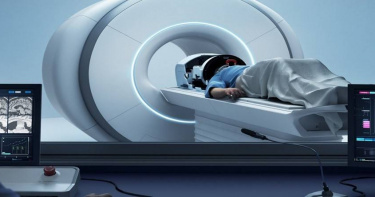
原發性顫抖「任何年齡都可能發生」 「神波刀」非侵入精準治療
67歲馬女士罹患帕金森氏症,108年起於臺北榮總神經內科門診定期追蹤,藥物治療雖症狀有所改善,但右手及腿部顫抖,面部表情僵硬導致說話變慢,手腳顫抖或僵硬造成寫字或如廁困難,無法正常生活。經縝密的術前評估,於去年5月接受神波刀治療,術後右手及腿部震顫立即獲得改善,術後1個月完全沒有顫抖的情形,術後4個月未出現顫抖情形,腿部輕微僵硬,有時候會忘記服藥但並沒有感覺異常,至112年年底追蹤,術後狀況維持良好。80歲劉先生,40多歲開始出現右手震顫,顫抖症逐漸惡化。休息時震顫會減輕,想做事時顫抖的情況更加明顯,讓他無法寫字,也很難維持日常生活。經縝密的術前評估後,劉先生於112年4月接受神波刀治療。顫抖情形顯著改善,生活品質大幅提升。術後1個月、3個月、5個月的追蹤,狀況維持良好。臺北榮總神經外科引進「神波刀」手術,以磁振導航聚焦超音波打斷顫抖神經迴路,非侵入性,不需開顱、無需麻醉,成功治療「原發性顫抖症」及「帕金森氏症」患者,未來可望用於癲癇、肌張力不全、強迫症等治療,為神經疾病患者一大福音。有些人雖四肢健全,卻因原發性顫抖症或帕金森氏症而不能獨立生活,連夾菜、倒水、擠牙膏、刷牙等日常基本動作都很困難,更遑論工作,不但難以維持生計,更影響自我的社交活動與心理健康。臺北榮總神經外科李政家醫師表示,臺灣約有40萬人罹患原發性顫抖症,比帕金森氏症還要常見,原發性顫抖是因為神經退化,造成身體不同部位持續性顫抖,老年人最常見,也可能發生在任何年齡。有逾半數原發性顫抖病人有家族遺傳病史,目前預估國內約有40萬人有此困擾,其中約10萬人的症狀嚴重影響日常生活,除了寫字無法準確握筆,拿杯子卻把水灑出來,連穿衣、簽名都成挑戰。李政家醫師說明,一般不論治療原發性顫抖或帕金森氏症都會先採用藥物治療,若症狀無法控制,則須進一步進行手術治療,例如丘腦切開術 (Thalamotomy)或裝置深部腦刺激器(DBS),兩者都需進行開顱手術,鑽一個小洞,以電燒專用的鈍針深入丘腦,進行燒灼或植入電刺激晶片持續電刺激,兩種手術治療成效顯著,但許多病友忌憚開腦,以及體內需安放電極後的風險而裹足不前。李政家醫師指出,相較於傳統外科侵入式手術,神波刀是一種非侵入性無創的精準治療,無須在病人腦中植入電極及電池,透過超過1000個超音波晶體聚焦能量在丘腦,加熱局部腦區使得神經壞死,打斷產生顫抖的神經迴路,過程中無須麻醉、無須打開頭骨,避免感染、腦出血等併發症,在病人清醒下進行治療,搭配MRI核磁共振導航,準確定位,並導引能量至目標的神經核一次完成,術中評估,立即達到治療效果,用來治療原發性顫抖成效顯著,提供神經疾病患者更多治療選擇,
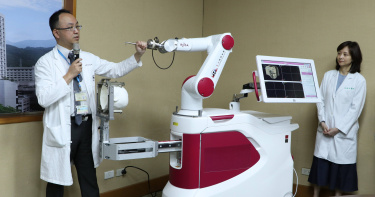
機器人輔助手術 煎熬27年!癲癎患者重獲新生
癲癇病人需承受無預警發作伴隨的身體不適及意外風險,造成病人與家庭長期的精神與經濟沈重負擔。臺北榮總神經醫學中心引進手術機器人輔助系統,結合3D影像定位與即時動態導航追蹤,成功完成百例頑固型癲癇治療手術,精準度高風險低,幫助患者重拾正常人生。臺北榮總神經外科李政家醫師表示,全國約有20至30萬位癲癇患者,其中高達3成是屬於使用二種以上藥物仍難有效控制其發作,或是副作用明顯的頑固型癲癇(亦稱藥物難治型癲癇)。逾6成的癲癇患者在學齡前就出現第一次發作,年紀較小就發作的患者屬於頑固型癲癇的比例偏高,無預警發作,對學習、生理成長等各層面造成嚴重影響。目前臺北榮總收治年紀最小的癲癇病人為3歲孩童,如果能在12歲前積極接受專業評估與外科手術治療,就能有效減少癲癇發作頻率,維持生活品質。病人家屬陳媽媽特別出席記者會分享照護心得。她表示,37歲的兒子在10歲時被診斷罹患癲癇,成長期間因升學壓力而頻繁發病,曾至各大醫院就醫,嘗試過各種療法,皆因無法找到正確致癲病灶癲癎發作無法改善。近年來癲癇治療技術大幅進步,108年,陳媽媽讓兒子接受立體定位腦波電極置入手術(SEEG),放置17支深部電極,找到確切致癲病灶位置,經過7次高射頻熱凝損手術電燒病灶,成功改善不正常放電症狀,目前癲癇未再發作。陳媽媽十分感謝醫療團隊的努力,讓兒子能夠逐漸像正常人一樣生活,也鼓勵其他頑固型癲癇患者及家屬,要「Keep Calm and Carry On(保持冷靜,持續前進)」,相信醫師與專業醫療團隊的建議,積極接受治療,才能戰勝癲癇!李政家醫師說明,過半數的頑固型癲癇患者都能在術前評估中找到致癲病灶,更有高達8成的患者在接受1至2次的外科手術治療後即能明顯降低癲癇發作頻率,但仍有約5%的患者因致癲灶過度深層或分佈範圍較廣,像陳媽媽的兒子就需要進一步接受立體定位腦波電極置入術來尋找致癲病灶。臺北榮總神經外科於1987年施行首例癲癇手術,累積超過30年的豐富臨床經驗,不僅設立癲癇特別門診,更結合癲癇科、神經外科、神經放射科、核醫部、精神部、病理部、復健部、藥劑部及護理部,跨部門組成專業的癲癇手術多領域治療團隊。面對每一位頑固型癲癇患者,從術前評估到找尋致癲灶、甚至是術中、術後的每一個環節都經過許多詳細的檢查和討論,致力做到盡善盡美。李政家醫師強調:「手術中的任何一步,都攸關病人未來的癒後與生活品質,而良好的定位是手術成功重要關鍵」。藉由手術機器人輔助系統進行立體定位手術,如 SEEG、深腦刺激術(DBS)、腫瘤組織切片檢查(Biopsy)等,不僅能讓醫療團隊更完整掌握手術過程的任何狀況,醫師能確保植入物準確放置於病灶,達到計畫位置與開刀位置零誤差的目標,且與傳統徒手執刀相比,約可減少一半手術時間,避免執刀醫師疲倦,降低人工持械的誤差,讓癲癇手術更安全。