化膿性汗腺炎
」
工程師包尿布上班因「鼠蹊部流膿 」 醫曝不是青春痘而是汗腺炎
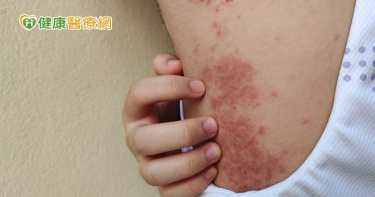
南韓明星李洪基日前透露,罹患化膿性汗腺炎長達18年,由於臀部會疼痛潰爛流膿,必須隨身攜帶10件內褲更換,甚至動過8次手術。事實上與李洪基有同樣困擾的人不在少數。一名50歲的工程師,大約7年前發現鼠蹊部和股溝冒出2到3顆「痘痘」,後來從點延伸成線,更出現腫脹、分泌物,甚至包尿布上班,直到1年多前自己上網找線索,終於證實困擾多年的怪病是「化膿性汗腺炎」。根據這名翁姓病友分享,大約7年前發現鼠蹊部和股溝冒出2到3顆「痘痘」,陸續在皮膚科、外科、泌尿科「流浪」都沒有得到確切診斷,後來病灶更從點延伸到線,於是被轉診到大腸直腸科,診斷為肛門廔管,在醫師建議下接受手術,沒想到術後更痛,腫瘤、流血和組織液,多到將衣褲浸溼,不得不穿紙尿褲,一度因為失去了好好坐、好好走路的能力,而懷疑人生。翁姓病友表示,病灶嚴重時面積有如3個手掌大,直到有天,他自己上網找到台大皮膚科教授廖怡華的衛教文章,請皮膚科醫師化驗組織,才發現原來是被「化膿性汗腺炎」害到了,透過手術和生物製劑治療,總算穩定病情,重拾正常生活。台大醫院皮膚科主任蔡呈芳說,病灶通常發生在腋下、肛門周圍、會陰部、女性乳下等特定部位,嚴重時會不斷滲出膿血,產生異味,甚至形成皮膚廔管,就像下水道一樣互相聯通,輕輕擠壓就引爆周邊膿皰破裂、滲出膿液。台灣皮膚科醫學會理事、台大醫院皮膚科醫師廖怡華指出,化膿性汗腺炎平均被延誤診斷7.2年,病識感低、不易確診是目前兩大困境。台灣皮膚科醫學會領先亞洲各國,發表《化膿性汗腺炎臨床診療共識建議》,建議同時評估手術及藥物治療;針對中重度病友,若接受全身系統性抗生素治療12周後未達預期效果,則應考慮使用生物製劑治療。另外,皮膚科醫學會已訂出醫學指引,建議使用全身性抗生素治療12週後,若改善效果未達預期,即可考慮使用生物製劑。目前生物製劑需要自費,一年需要約80萬。廖怡華表示,皮膚科醫學會希望健保能針對連續使用抗生素12月後無效者能納入健保給付,減少病友負擔。蔡呈芳表示,對於身體已經出現「地下水道」有多處相通廔管的患者,就一定要動手術才能根治。提醒有吸菸者、肥胖、或是荷爾蒙異常、皮膚常摩擦或是多汗症者都是發生化膿性汗腺炎的高危險因子,若不處理也有可惡化成鱗狀細胞癌或是惡化成蜂窩性組織炎導致,導致嚴重感染症出現敗血性休克,得特別當心。
生物製劑療效顯著 助40歲女治癒乾癬及化膿性汗腺炎
一名40多歲上班族女性,同時患有「中重度乾癬」及「化膿性汗腺炎」,患者多處皮膚上有化膿性汗腺炎病灶主要是在腋下、胯下及臀部有反覆疼痛的皮下結節。過去使用口服藥物治療效果不彰,轉至醫院就醫,經醫師建議採取生物製劑治療,使用後乾癬和化膿性汗腺炎病灶都有顯著的改善,持續治療已一年多,大多病灶皆已消失,大幅提升生活品質與工作情緒。不具傳染性、卻受異樣眼光 「乾癬」及早治療預後較佳成大皮膚科朱家葆醫師表示,上述患者一直十分困擾,尤其上班常遭受異樣眼光,讓她很不自在,又因旁人會有傳染疑慮,讓她在炎炎夏日也不敢游泳,情緒與壓力都在潰堤邊緣,所幸透過及早治療,才能重拾生活狀態。部分民眾對於乾癬仍有傳染疑慮,但其實乾癬不具傳染性,主要是因患者本身免疫系統失調,導致皮膚細胞生長增加出現脫屑,平時不太會搔癢,也常被稱作銀屑病、牛皮癬,部分合併出現關節疼痛症狀,皮膚病灶常出現於如手肘、膝蓋、頭皮等,常讓患者苦不堪言。目前所知乾癬病因複雜,主要是因為皮膚中免疫系統失調導致表皮不斷增生,患者也常有三高,就是所謂的糖尿病、高血壓、高血脂,其台灣盛行率約500分之一。氣候對於疾病影響不小,夏天通常會較和緩,在秋冬較乾冷的環境中而症狀會較嚴重;而臨床上醫師常以手掌大小,來評估乾癬嚴重度,病灶大於十個手掌大小,即屬於中重度,必須更積極治療,而通常尚未侵犯至關節,治療預後也會較佳。「生物製劑」療效顯著 大幅改善病灶症狀朱家葆醫師說明,輕度乾癬可使用外用藥物、照光治療,中重度則會使用口服藥物、「生物製劑」來改善症狀,目前大多都是合併治療。而藥物效果因人而異,對於嚴重全身性程度的乾癬患者來說,「生物製劑」可說是能最快速改善症狀的治療方式。而在化膿性汗腺炎的最新臨床研究上,也證實生物製劑可改善症狀,相信未來將有更多武器對抗疾病。目前台灣健保有給付在乾癬的生物製劑分五大類,包含腫瘤壞死因子抑制劑、介白素12/23抑制劑、介白素17抑制劑、介白素23抑制劑、介白素17受體抑制劑。朱家葆醫師也提到,少見的膿皰型乾癬,大多會建議使用介白素17受體抑制劑來治療,疾病控制效果較顯著。醫師評估治療效果 每半年可考慮更換「生物製劑」朱家葆醫師進一步解釋,生物製劑目前大多有健保給付,醫師會依據治療效果評估給予治療建議;患者若是照光及兩種口服藥物,維持三個月都不見顯著效果,且乾癬面積和嚴重度指數(PASI)也超過十分,就會協助患者申請生物製劑治療,並在半年後檢視療效,評估是否更換其他生物製劑,可持續兩年;後續也可視復發情況再次提出生物製劑申請。患者若有疑問,應主動與醫師討論,個人疾病程度是否適用生物製劑改善,或是有更換其他生物製劑的可能性。避免影響生活、加重憂鬱 患者應及早就醫診治醫師提到,民眾若是出現乾癬症狀,時常反覆發作就應儘速就醫診治。根據國外研究,患者發病的前幾年,透過生物製劑治療,比起患病已久的患者的疾病控制效果較佳。尤其乾癬屬於會影響到皮膚外觀,有些患者會有情緒壓力甚至憂鬱,嚴重也會影響人際關係,尤其若像上述患者同時有化膿性汗腺炎,更是雪上加霜,除了大面積脫屑外還有擔心腋下病灶破裂化膿,時刻提心吊膽,也無法安心生活,應積極就醫治療,改善症狀也能重回日常,大幅度改善生活品質。朱家葆醫師同時提醒患者,乾癬及化膿性汗腺炎皆屬於免疫系統失調,非免系低下,勿過度進補增強免疫力,對保健食品使用上有疑慮應請教醫師,勿尋偏方造成病情惡化。尤其是化膿性汗腺炎的患者也切記戒菸、減重,配合治療,就有機會可以大幅度改善病情,另外使用外用乳霜或乳液來做好皮膚的日常保濕也可以讓皮膚多一層保護層,來減少皮膚免疫系通失調。建議若皮膚有反覆發炎的狀況,如乾癬或化膿性汗腺炎,可以與皮膚科醫師一起找出治療的最佳利器。

3種皮膚病一次來「潰爛蔓延全身」 帛琉男痛苦14年終於解脫
PASH症候群是一種罕見的自體發炎疾病,由三種非感染性嗜中性球皮膚病組成,包含壞疽性膿皮病(Pyoderma gangrenosum, PG)、痤瘡(Acne)和化膿性汗腺炎(Hidradenitis suppurativa, HS),其中的壞疽性膿皮病及化膿性汗腺炎是罕見的皮膚免疫疾病。來自帛琉的Mr. Sabo於2008年開始出現右小腿多處皮膚潰瘍,之後慢慢發展到雙腿,2009年皮膚病灶已蔓延至軀幹和上肢。2010年時臉部亦出現紅斑。在此之前Mr. Sabo曾於帛琉及菲律賓接受治療,但皆未能改善症狀,故他決定遠赴台灣求醫,期間陸續經歷了藥物治療與清創手術。2014年遇到了治療瓶頸,因此轉院由臺大醫院免疫性皮膚病專家朱家瑜醫師為他治療,為確立診斷,經過抽血檢查、基因檢測、皮膚切片檢查與專業判斷,排除血液腫瘤因素,確認Mr. Sabo罹患PASH症候群,開始使用環孢素(Cyclosporine)和氨苯碸(Dapsone)等藥物治療,在Mr. Sabo的配合治療下,他的四肢、背部和腹部的傷口逐漸癒合,病情穩定控制中,之後並由皮膚外科廖怡華醫師執行膿腫切除及植皮手術。後續在Adalimumab生物製劑治療下,核磁共振影像仍顯示進展性的直腸廔管,於2018年照會直腸外科洪基翔醫師進行大腸造口術、廔管切除術及多次清瘡,以保留肛門括約肌功能,在團隊合作的治療模式下有效地遏止疾病惡化,追蹤至今廔管沒有復發。壞疽性膿皮病的表現為皮膚的炎症和潰瘍性疾病,發炎性的丘疹或膿疱會發展成疼痛性的皮膚潰瘍,病灶邊緣呈現紫羅蘭色,且出現化膿情形。超過一半的患者甚至會合併全身性的疾病,發炎性腸炎、血液疾病及關節炎皆為常見的合併症。化膿性汗腺炎的發病機轉則尚不完全清楚,目前普遍認為HS是一種慢性毛囊閉塞性疾病合併慢性發炎。主要病灶發生在腋下、腹股溝、肛門周圍、會陰和乳房下皺壁等皮膚區域,反覆發炎的結節和膿腫到皮膚廔管與嚴重瘢痕,及伴隨而來的疼痛、惡臭、分泌物和影響容貌,導致許多患者對自我身體心像的改變產生心理上的自卑與退縮,影響身心甚鉅。目前對於PASH症候群,並無固定的治療方式,而是依病患臨床症狀、病灶嚴重程度及是否有合併症等,來選擇治療傷口方式,並以局部或全身性藥物治療來抑制全身的免疫反應,以達到控制病灶的發展,但無法根治。其中全身性藥物,免疫抑制劑(Immunosuppressive drugs/agents)和免疫調節劑(Immunomodulator)可改善炎症過程以促進傷口癒合;糖皮質激素(Glucocorticoid)因作用快速,通常作為初始治療使用,對於不能耐受全身性糖皮質激素或對全身性糖皮質激素無反應的患者,亦可嘗試全身性環孢素(Cyclosporine)治療。局部或病灶內皮質類固醇(Corticosteroids)和局部他克莫司(Tacrolimus)通常用作全身治療的輔助手段。另有研究結果指出單株抗體(Infliximab)做為第二線藥物可有效改善皮膚病灶,因此近年來風濕免疫科李克仁醫師也積極協助參與Mr. Sabo的治療團隊。PASH症候群初始表現有時類似感染性皮膚疾病,但治療方式完全不同,延誤診治往往會讓病情極度惡化;而使用多種高劑量全身免疫抑制劑治療又會增加感染的風險,更讓此病症的治療常陷入進退兩難的局面,此時唯有細心觀察病灶演變與追蹤各項檢驗數據,才能避免嚴重副作用發生;該病臨床罕見,早期診斷尤其困難,因此有經驗的醫師甚為重要。此病症容易反覆發生,嚴重時擴及全身,造成病人身心備受煎熬,即使稍有改善,卻難以擺脫發病後的斑痕,故治療應以控制病情及維持病人生活品質為目標,需多專科醫師共同合作,結合藥物治療與外科手術的介入,才能得到最好的成果。Mr. Sabo罹病14年,在臺大醫院治療近8年,在病人與醫療團隊的共同努力下,病情穩定控制中,讓他有好的生活品質。經過漫長的治療過程,Mr. Sabo非常信任臺大醫院也愛上在台灣的生活,他把治療經過及心路歷程記錄下來,期盼能分享與鼓勵更多的病人保持希望,勇敢面對疾病的挑戰及接受治療。